Emilio Salguero Chaves. Centro de Salud Valdepasillas. Badajoz. Servicio Extremeño de Salud.
Raúl Ávila García. Centro de Salud Valdepasillas. Badajoz. Servicio Extremeño de Salud.
Marta Peinado Reina. Centro de Salud Valdepasillas. Badajoz. Servicio Extremeño de Salud.
Mario Barranca Escobar. Centro de Salud Valdepasillas. Badajoz. Servicio Extremeño de Salud.
Diego Rodríguez Pardo. Centro de Salud Valdepasillas. Badajoz. Servicio Extremeño de Salud.
Nuno Rodrigues Ferreira. SPZ Training. Badajoz.
Para contactar:
Emilio Salguero Chaves. emilio.salguero@gmail.com
Resumen
Hace décadas que numerosos datos, estudios y recomendaciones nos invitan a priorizar las intervenciones sobre los elementos del estilo de vida de nuestros pacientes, por constituir los principales determinantes de salud, calidad de vida y gasto sanitario.
Pero es visible la escasa implicación general de los profesionales mejor situados para ello (médicos/as y enfermeros/as de Atención Primaria), dedicados la mayor parte de su tiempo de trabajo a remediar situaciones patológicas que hubieran podido evitarse y que se beneficiarían de una decidida intervención sobre los hábitos de los afectados.
El objetivo de este artículo es describir los resultados de los primeros 10 años de funcionamiento de la Unidad-Escuela de Estilos de Vida Saludables. Se muestran metodología y resultados de un proyecto que ofrece ayuda protocolizada en el centro de salud a las personas que fuman, tienen exceso de peso y/o hábito sedentario.
Sin recursos extraordinarios, se logró el abandono completo del consumo de tabaco en el 47 % de los fumadores atendidos y disminuir un 6,4 % del peso corporal en las personas con IMC>26,9 kg/m2 tras un programa de 12 meses. Además, unos y otros duplicaron la actividad física en su tiempo libre y reportaron mejoras notables en consumo de alcohol, riesgo cardiovascular y calidad de vida percibida.
Os animamos a iniciar proyectos similares, por su favorable relación en beneficio-riesgo y coste-efectividad, por la satisfacción que produce en pacientes y profesionales, por ayudarnos a mantener nuestra vocación y protegernos del desgaste profesional, y por mejorar nuestro propio estilo de vida.
Palabras clave: Atención Primaria, tabaquismo, sobrepeso, ejercicio.
Unit-School of Healthy Lifestyles in Badajoz Centre: 2007-17 evaluation
Abstract
For decades, we have had numerous data, studies and recommendations from national and international institutions, inviting us to prioritize the intervention on aspects of our patients’ lifestyle, as it constitutes the main determinants of health, quality of life and health expenditure.
Keywords: Exercise, Overweight, Primary Health Care, Tobacco. |
Introducción
Desde el Informe Lalonde1, no han cesado de acumularse las evidencias científicas de que el estilo de vida representa el mayor determinante de morbimortalidad humana en los países desarrollados. Las recomendaciones de la Organización Mundial de la Salud (OMS)2-4 y otras instituciones independientes5 señalan el abordaje de las conductas de riesgo (en especial tabaquismo, alimentación incorrecta, inactividad/sedentarismo y consumo excesivo de alcohol) como la estrategia más eficiente y de menor riesgo para reducir la carga de enfermedad, dependencia y muerte prematura en nuestros pacientes. Nuestra Ley General de Sanidad6, fundamento de nuestro Sistema Nacional de Salud (SNS), ordena en su artículo 3: «Los medios y actuaciones del sistema sanitario estarán orientados prioritariamente a la promoción de la salud y a la prevención de las enfermedades».
La Encuesta Nacional de Salud de España 20177 muestra que la prevalencia de sobrepeso y obesidad no cesa de incrementarse desde hace 25 años, y que la proporción de personas que no realizan el mínimo recomendado de AF y las que siguen fumando es muy elevada. Un estudio que estima los años de vida perdidos por enfermedad o muerte prematura en España en 20168 describe que casi el 90% de estas pérdidas se relacionan con hábitos modificables, en especial con el tabaquismo.
Las encuestas periódicamente realizadas por los medios de comunicación y los estudios bajo metodología científica9 muestran que alrededor del 70% de las personas que fuman quieren dejar de hacerlo. También son conocidos los repetidos intentos de las que tienen exceso de peso para reducirlo, habitualmente con «dietas» sin asesoramiento profesional cualificado e independiente. Y es creciente el interés por el ejercicio físico, especialmente entre los jóvenes, realizado en muchos casos sin la adecuada orientación profesional hacia beneficios en salud y calidad de vida y minimización de riesgos.
Aunque las estrategias poblacionales son efectivas (y muy necesarias), disponemos de numerosas evidencias que muestran una favorable relación coste-efectividad de las intervenciones individuales sobre los hábitos de riesgo. En tabaquismo, las intervenciones en AP presentan mejor relación coste-efectividad que otras actividades asistenciales que realizamos rutinariamente10. El último informe del National Commission on Prevention Priorities11 (2017), que evaluó el impacto potencial de 28 servicios clínicos preventivos, en términos de coste-efectividad y carga clínicamente prevenible, medido en años de vida ajustados a la calidad (QALYs), mostró que el consejo para prevenir la iniciación al tabaco entre los jóvenes y las intervenciones breves para fomentar el abandono del mismo entre los adultos alcanzaron la máxima puntuación posible, al mismo nivel que las vacunaciones infantiles. Y para los que quieren dejar de fumar, la intervención multicomponente desarrollada por un profesional sanitario (apoyo psicoconductual, seguimiento y fármacos cuando son necesarios), puede cuadruplicar12,13 el porcentaje de éxito respecto al intento que realiza por sí misma la persona que fuma (sin ayuda).
En obesidad, existen pruebas de la efectividad de las intervenciones, tanto breves14 como con seguimiento15. También hay evidencias de la efectividad del consejo y de la prescripción de ejercicio físico16,17, asimismo en un contexto de entrevista clínica motivacional18. Y pruebas de que las intervenciones simultáneas sobre varias conductas de riesgo son efectivas19,20.
Estamos inmersos en un contexto de alta prevalencia de hábitos de riesgo para la salud, que conducen a nuestros pacientes al sufrimiento y a la muerte prematura, y que pueden modificarse en un alto porcentaje. Hábitos que no reciben la atención que cabría esperar por parte de los profesionales sanitarios, por varias razones21, entre las que destacamos:
- Escasa formación y sensibilización, en pregrado y posgrado, de personal médico y de enfermería, sobre su importancia y su abordaje.
- Importante sesgo hacia las terapias farmacológicas.
- Escasas iniciativas y estímulos por parte de los gestores sanitarios.
Este contexto facilita que muchas personas recurran a remedios ampliamente publicitados, pero carentes de evidencias científicas de eficacia y seguridad. Lo hacen porque no hemos logrado que nos vean como los profesionales de referencia para ayudarles a bajar de peso, dejar de fumar y orientarles sobre el ejercicio más saludable.
Objetivos
El objetivo principal de la Unidad-Escuela de Estilos de Vida Saludables es mejorar la salud y la calidad de vida de la población atendida, a través de programas específicos e interrelacionados, de fácil acceso todo el año en el centro de salud, dirigidos a las personas que fuman, presentan exceso de peso y/o hábito inactivo/sedentario.
Los objetivos específicos son:
- Fomentar el abandono completo del hábito tabáquico y la prevención de las recaídas.
- Reducir el peso corporal un 5% cada 6 meses en sujetos con un índice de masa corporal (IMC) > 26,9 kg/m2.
- Alcanzar y consolidar el volumen mínimo de AF recomendado por la OMS22 para adultos: «Cinco sesiones semanales de 30 minutos de AF aeróbica moderada o tres sesiones semanales de 30 minutos de AF intensa».
- Reducir el riesgo cardiovascular global un 10%.
- Elevar un 10% la calidad de vida percibida.
El objetivo de este artículo es describir los resultados de la Unidad-Escuela de Estilos de Vida Saludables durante los 10 primeros años de funcionamiento a través de un estudio cuasiexperimental sin grupo control con las personas atendidas.
Métodos
Se plantea un estudio cuasiexperimental (antes-después), sin grupo control externo, orientado a obtener resultados en salud en condiciones de práctica clínica habitual. Obtuvo el visto bueno del Comité Ético de Investigación Clínica del Área de Salud de Badajoz.
Se realizó en el Centro de Salud Valdepasillas de Badajoz, urbano, que atiende barrios de clases socioeconómicas baja-media, media y media-alta.
A finales del año 2006, dos médicos de familia y un enfermero, sensibles a la creciente prevalencia de obesidad, tabaquismo e inactividad física entre sus pacientes y a sus consecuencias, y dada la escasez de recursos públicos disponibles para ayudarlos, iniciaron las actividades, publicitándolas en los pasillos del centro y presentándolas al resto de profesionales para que derivasen a los pacientes motivados al cambio. Se decidió no abordar intensivamente el consumo de alcohol por su complejidad y por la presencia de un Centro Extremeño de Drogodependencias (CEDEX) en el mismo edificio. Estos profesionales realizaron algunos cursos formativos y en mayo de 2007 iniciaron, progresivamente, las actividades aquí descritas, entre las que destacan dos programas (P), cuyos resultados mostraremos más adelante:
- Consulta de Tabaquismo (P1).
- Programa de Abordaje Integrado de Exceso de Peso y Sedentarismo (P2).
Criterios de inclusión
Hombres y mujeres mayores de 14 años fumadores, con IMC > 26,9 kg/m2 y/o inactivos (que no alcanzan el mínimo de AF recomendada22) motivados para el cambio.
Variables y mediciones
- En todos los participantes: visita inicial: estatura y datos médicos relevantes (problemas crónicos de salud y fármacos que toma). En todas las visitas: peso, IMC, perímetro abdominal, Equivalente Metabólico de Tarea (MET)/minuto/semana de AF realizada en tiempo libre (mediante encuesta semanal autoadministrada), consumo de alcohol (unidades de bebida estandarizada/semana) y frecuencia cardíaca en reposo. Cada 3 meses: cuestionario autoadministrado Euroqol-5D.
- En fumadores (P1): número de cigarrillos/día, test de motivación (Richmond) y dependencia física (Fageström), años fumando, intentos previos de dejar de fumar, tratamiento instaurado, detalles de la evolución y duración de la intervención. Cooximetría opcional.
- En pacientes con exceso de peso y/o sedentarismo (P2): cada 3 meses: presión arterial. Cada 6 meses: electrocardiograma (ECG) con cálculo del producto voltaje-duración de Cornell, analítica sanguínea y estimación del riesgo cardiovascular (RCV) en escalas SCORE, Framingham, REGICOR y DORICA, patrón de alimentación predominante y diario de alimentos.
Descripción de las actividades
| Figura 1. Visita individual |
 |
| Figura 2. Sesiones grupales |
 |
Desarrolladas íntegramente en el centro de salud, a través de tareas protocolizadas y fundamentalmente educativas (solo se usaron fármacos, cuando fueron necesarios, en deshabituación tabáquica), por parte de aquellos profesionales de medicina y enfermería (incluidos residentes) del centro de salud que voluntariamente quisieron participar. Estas actividades supusieron un volumen medio estimado de trabajo (a lo largo de 10 años) de 2-3 horas semanales, entre todos los profesionales implicados (en número de dos a cuatro a lo largo del período contemplado), que estos incluyeron en su jornada laboral habitual.
Los sujetos accedieron a los programas por iniciativa propia (las actividades se anunciaron en carteles repartidos por los pasillos del centro) o porque fueron derivados por su profesional de cabecera.
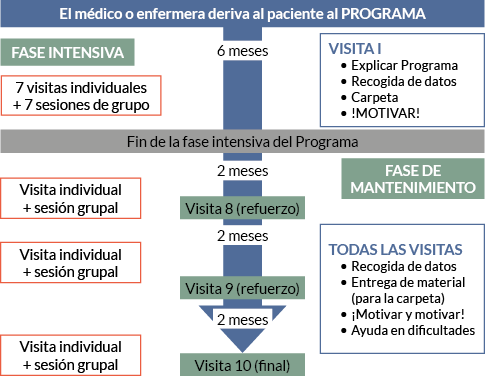
- La Consulta de Tabaquismo (P1) se desarrolló en visitas individuales concertadas, habitualmente al final de la jornada laboral. Se dio el «alta» tras 8-12 semanas sin fumar, pero se informaba al paciente de que podía retornar en caso de recaída. Se ofreció apoyo motivacional, intervención psicoconductual, seguimiento, material escrito, recursos on-line y fármacos cuando estos eran necesarios. El sujeto eligió entre las distintas estrategias de tratamiento ofrecidas (con/sin fármacos, cese brusco/reducción progresiva, etc.).
Se aprovecharon las visitas para intervenir educacionalmente sobre otras conductas de riesgo (inactividad, alimentación, alcohol, etc.).
- El Programa de Abordaje Integrado del Exceso de Peso y Sedentarismo (P2), ofreció 10 visitas individuales y 10 sesiones de grupo, a lo largo de 12 meses, reiniciándose/reeditándose (desde el principio) sus actividades con cada nuevo grupo de pacientes (14-18 sujetos) que se fue formando, de forma que, simultáneamente, estuvieron en marcha 2-3 grupos, cada uno en distintos puntos del programa.
En las visitas individuales (figura 1), se usaron técnicas de entrevista motivacional y de terapia cognitivo-conductual, ofreciendo apoyo, información, motivación y seguimiento, intentando facilitar la pérdida del exceso de peso mediante la consolidación de hábitos saludables de alimentación y de AF y el control de los aspectos psicológicos negativos. En segundo plano, se intervino sobre otros elementos del estilo de vida (tabaquismo, consumo de alcohol, estrés crónico, etc.).
En las sesiones grupales (figura 2) se usaron técnicas de dinámica de grupos, apoyados con proyecciones audiovisuales, testimonios de antiguos pacientes, talleres de control de ingesta, estrategia «Mi Plato», ejercicios para hacer en casa, etc.
En la figura 3 se muestra un esquema del programa. A cada participante se le suministró la Carpeta del Programa, que se fue completando con 10 módulos secuenciales (uno en cada visita/sesión grupal), con contenido variado y complementario (alimentación, actividad física, aspectos psicológicos, etc.). Se explicaron cómo usar algunos recursos on-line (webs, aplicaciones) y tecnológicos (podómetros, pulseras de actividad) para incrementar la motivación y la adherencia al plan terapéutico.
Como muestra la figura 4, ambos programas (P1 y P2) estuvieron interrelacionados entre sí, de forma que un sujeto en tratamiento en la Consulta de Tabaquismo que presentase exceso de peso, además de recibir consejo sobre alimentación y ejercicio físico en cada visita, fue invitado a incorporarse al P2, y viceversa.
| Figura 3. Fases del programa P2 |
Figura 4. Esquema de las actividades desarrolladas en la Unidad-Escuela de Estilos de Vida Saludables |
 |
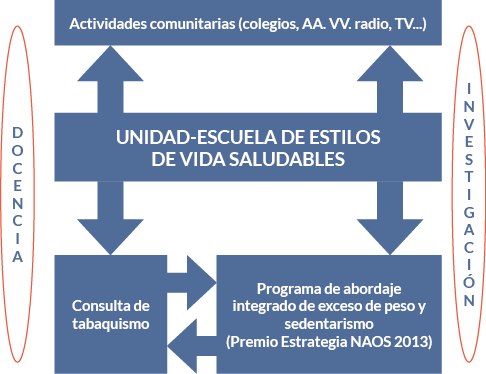 |
Actividades comunitarias
Se realizaron numerosas intervenciones en medios de comunicación (prensa, radio y televisión), así como charlas-coloquios y talleres en centros educativos, asociaciones vecinales y otras instituciones (Ayuntamiento), para fomentar estilos de vida saludables entre la ciudadanía.
Docencia e investigación
Entre las prioridades de la unidad se encuentran formar a otros profesionales sanitarios sobre el abordaje de los elementos del estilo de vida e investigar sobre ello.
Se impartieron cursos y talleres a otros profesionales sobre conductas relacionadas con la salud: deshabituación tabáquica, consejo y prescripción de ejercicio físico, etc., en la Escuela de Estudio de Ciencias de la Salud de Extremadura, centros sanitarios, congresos y jornadas profesionales, etc.
La Unidad es un punto de formación para residentes de Enfermería y Medicina Familiar y Comunitaria del centro de salud y estudiantes de Enfermería y Medicina, y constituye un foco de investigación relevante del área sanitaria. Resultados parciales de las actividades realizadas recibieron importantes premios en congresos, jornadas y convocatorias nacionales.
Todos los materiales utilizados pueden ser solicitados al autor de correspondencia para su uso en otros proyectos similares.
Recogida y análisis de datos
Los datos se anotaron en una historia clínica/CRD específica de papel en el momento de su obtención, luego fueron volcados a una hoja de cálculo Excel, donde se realizó un análisis descriptivo básico, y posteriormente se exportaron al Programa SPSS. Para el análisis de los mismos, se utilizaron secuencialmente los programas R (The R Project for Statistical Computing) y el paquete estadístico SPSSv22. Se aplicó primero el test de comparación de medias para datos apareados, para verificar los supuestos de normalidad de la distribución (Shapiro-Wilk) y homogeneidad de varianzas. Tras comprobarlo, se aplicó el test t (Student) para comparar las medias (datos apareados o relacionados).
Resultados
Se muestran los resultados obtenidos desde mayo de 2007 a octubre de 2017.
Consulta de Tabaquismo/P1 (622 sujetos).
En la tabla 1 se muestran las diferencias observadas entre los valores iniciales (primera visita) y los obtenidos en la última visita efectuada por el sujeto (día del «alta» o previa al abandono del programa).
| Tabla 1. Diferencias entre valores iniciales y tras la última visita de las variables analizadas en la Consulta de Tabaquismo (2007-2017) | |||||
| N = 622 | Inicial | Al Alta o abandono | Diferencia absoluta | Diferencia porcentual | Valor de p |
| Peso (kg) | 73,4 | 73,6 | 0,2 | 0,3% | > 0,05 |
| Perímetro abdominal (cm) | 91,2 | 90,9 | - 0,3 | - 0, 3% | > 0,05 |
| Frecuencia cardíaca | 74,4 | 70,6 | - 3,7 | - 5,0% | < 0,01 |
| Cigarillos/día | 21,6 | 3,2 | - 18,4 | - 85,1% | < 0,001 |
| UBE alcohol/semana | 10,0 | 5,7 | - 4,3 | - 43% | < 0,01 |
| MET/min/día (AF) | 48,6 | 113,7 | 65,2 | 134% | 0,03 |
| Calidad de vida* | 62,5 | 75,2 | 12,7 | 20,3% | < 0,05 |
|
UBE: unidad de bebida estándar; MET (metabolic equivalent of task): equivalente metabólico de la tarea. *Escala analógica del Cuestionario Autoadministrado EuroQol-5D. |
|||||
Resultados (medias) no recogidos en la tabla fueron: edad 48,7 años, IMC 28,2 kg/m2 y 27 años de hábito tabáquico. Entre las características más frecuentes destacaron: 55% mujeres, 78% inactivo/a, 76% estudios medios o altos y 15% con enfermedad pulmonar obstructiva crónica (EPOC).
Fueron «alta» (tras 8-10 semanas sin consumo) 381 pacientes (66%). De media, la intervención supuso 4,6 visitas/15 semanas. El 18% de los éxitos fue sin fármacos (el 98% por reducción progresiva), y el 82% restante necesitó ayuda de medicamentos específicos (4% terapia sustitutiva de nicotina, 21% bupropión y 75% vareniclina). Un año tras la intervención, 291 de ellos seguían sin fumar (tasa de deshabituación: 47%).
Programa de Abordaje Integrado de Exceso de Peso y Sedentarismo/P2
En la tabla 2 se muestra la evolución de las principales variables en los sujetos que completaron el programa (3, 6 y 12 meses) respecto a los valores iniciales (primera visita).
| Tabla 2. Evolución de las principales variables en los sujetos que completaron el Programa de Abordaje Integrado de Exceso de Peso y Sedentarismo (2007-2017) | ||||||
| N = 234 | Inicial | 3 meses | 6 meses | 12 meses |
Diferencia (inicial-12 meses) |
Valor de p |
| Peso (kg) | 94,8 | 91,3 | 89,9 | 89,1 | - 6,4% | < 0,01 |
| IMC | 35,3 | 34,1 | 33,5 | 32,9 | - 6,4% | < 0,01 |
| Perímetro abdominal (cm) |
108,3 |
103,8 | 102,3 | 101,0 | - 7,2% | < 0,01 |
| PAS (mmHg) | 127,0 | 121,2 | 119,1 | 118,2 | - 6,6% | < 0,01 |
| PAD (mmHg) | 77,1 | 75,2 | 74,6 | 73,1 | - 5,5% | < 0,01 |
| Glucemia basal | 102,5 | - | 97 | 95,7 | - 5,5% | < 0,01 |
| Colesterol total | 199,4 | - | 190,3 | 190,9 | - 4,5% | < 0,01 |
| Colesterol LDL | 121,8 | - | 114,3 | 116,3 | - 4,7% | < 0,01 |
| Triglicéridos | 128,7 | - | 126,3 | 113,0 | - 13,9% | < 0,01 |
| Frecuencia cardíaca | 72,3 | 71,2 | 69,9 | 68,9 | - 4,9% | < 0,01 |
| Cigarillos/día | 2,6 | 0,8 | 0,5 | 0,4 | - 85% | < 0,001 |
| UBE alcohol/semana | 7,1 | 4,2 | 3,6 | 3,4 | - 52% | < 0,001 |
| MET/min/día (AF) | 93,9 | 171,9 | 181,4 | 184,4 | 96% | < 0,001 |
| Kcal/día (por AF) | 140,5 | 257,6 | 259,8 | 260,0 | 85% | < 0,001 |
| RCV-SCORE | 1,1 | - | 0,9 | 0,9 | - 22% | < 0,01 |
| RCV-Framingham | 8,8 | - | 7,2 | 6,9 | - 28% | < 0,01 |
| RCV-REGICOR | 3,4 | - | 2,8 | 2,8 | - 1,4% | < 0,01 |
| RCV-DORICA | 5,4 | - | 4,0 | 3,6 | - 33,3% | < 0,01 |
| Calidad de vida* | 59,0 | 67,9 | 73,9 | 75,9 | 29% | < 0,01 |
|
AF: actividad física; IMC: índice de masa corporal; LDL: lipoproteínas de baja densidad; PAS: presión arterial sistólica; PAD: presión arterial diastólica; UBE: unidad de bebida estándar; MET (metabolic equivalent of task): equivalente metabólico de la tarea; RCV: riesgo cardiovascular estimado. * Escala analógica del cuestionario autoadministrado EuroQol-5D. |
||||||
De los 404 sujetos participantes, el 71% (287 participantes) permanecieron 6 meses en el programa, y el 58% (234 participantes) lo completaron.
El perfil (promedios) más frecuente de los participantes fue: mujer (82%), edad media de 47 años, IMC 35,5 kg/m2, estudios primarios-secundarios (73%), escasa AF ocupacional y de ocio, bajo consumo de alcohol y síndrome metabólico (62%). Acudieron principalmente para mejorar su salud y movilidad, menos por estética, aún menos por presiones externas (médico, familia, etc.).
Cabe destacar que entre los participantes fumadores de este programa (P2), 6 de cada 10 abandonaron el consumo de tabaco mientras participaban en el mismo, por sí mismos o tras ser atendidos en la Consulta de Tabaquismo (P1).
Discusión
Los resultados aquí expuestos indican que, en España, los profesionales de AP disponemos de recursos y posibilidades con los que reducir significativamente las prevalencias de tabaquismo, de exceso de peso y de inactividad/sedentarismo en gran parte de las personas atendidas en los centros de salud, disminuyendo su riesgo de enfermar, mejorando el control de sus enfermedades crónicas, su calidad de vida y su capacidad de autocuidado. Con toda probabilidad, generando además un importante ahorro económico, tanto a ellos (gasto en tabaco y en alimentos no saludables) como a la comunidad (asistencia sociosanitaria de las enfermedades y discapacidades derivadas).
Parece posible hacerlo con un coste económico insignificante, sin poner en riesgo a las personas y procurándoles y procurándonos una importante satisfacción, derivada de la relación con pacientes motivados y agradecidos y de los resultados obtenidos.
Lo más negativo fue la tasa de abandonos (alrededor del 40% en ambos programas), más frecuente en las primeras visitas, pero habitual en intervenciones similares15.
Las principales limitaciones para ampliar la cobertura de estas actividades las encontramos en el bajo porcentaje de profesionales que se decidieron a colaborar en ellas, que además de otras razones enumeradas21, adujeron sobre todo falta de tiempo y escasa confianza en obtener resultados relevantes23.
Idealmente, el estudio debiera haberse hecho con un grupo control, para poder comparar los resultados observados en los participantes (programas P1 y P2) con los de una muestra de sujetos que hubieran recibido, en ese tiempo, la asistencia sanitaria habitual. Ello nos hubiera requerido un tiempo extra. Decidimos dar prioridad a emplearlo en ayudar a las personas, renunciando a obtener más «calidad» investigadora. Cabe decir que, en los tres elementos del estilo de vida sobre los que se intervino, la evolución observada resultó mucho más favorable en los participantes que en el conjunto de la población española y extremeña, según nos vienen mostrando regularmente los estudios y encuestas de salud7.
Se han considerado las muestras como «aleatorias» a la hora de realizar el cálculo. Son los pacientes, espontáneamente o invitados por su profesional de cabecera, los que deciden iniciar la intervención, no son pacientes «al azar» representativos de la población de la zona de salud. Hay pues un elemento, la voluntariedad o motivación, que puede considerarse un sesgo «de éxito», favorable a la intervención.
Por otra parte, no fue necesaria una formación exhaustiva para iniciar las actividades: consultar algunas guías, hacer algunos talleres y las oportunas orientaciones de expertos fueron suficientes para comenzar. Luego, la formación continuada, la evaluación y la mejora continua de las tareas y el estímulo derivado de los resultados incrementaron progresivamente la eficiencia e ilusión de los profesionales implicados.
Según nuestra experiencia, resulta urgente más y mejor formación y sensibilización en estilos de vida en pregrado y, sobre todo, en las residencias de Enfermería y Medicina Familiar y Comunitaria, para cambiar la actitud de los profesionales de AP hacia estas personas (las que fuman, tienen exceso de peso y/o hábito sedentario), pues están prácticamente «abandonadas a su suerte» en nuestro SNS. Sin duda, hemos de considerarlos como «enfermos que se beneficiarían mucho de nuestra ayuda», como hacemos con las personas con diabetes, depresión o EPOC, por ejemplo.
En la AP española, miles de profesionales sanitarios pasan varias horas cada día con sus pacientes, intentando proporcionarles cuidados eficaces y disfrutar de relaciones gratificantes con ellos. Con escasa formación en el abordaje de las conductas de riesgo, centran sus esfuerzos en las consecuencias visibles de las enfermedades más prevalentes, no en sus causas, pese a que las guías terapéuticas de dichos problemas de salud colocan la modificación de los estilos de vida como la primera actuación a realizar. De modo que, metafóricamente, nos vemos con un cubo en la mano, achicando agua de una barca que se hunde poco a poco, sin buscar –e intentar tapar– el agujero por donde entra el líquido elemento.
De hecho, no faltan las voces que nos animan a cuestionarnos la eficiencia de muchas actividades habituales24 ni las que nos muestran la fuerza de la evidencia y el grado de recomendación de las intervenciones sobre los elementos fundamentales del estilo de vida25.
Los resultados muestran que buena parte de nuestros pacientes participarían en este tipo de programas en su centro de salud. Sugerimos usar nuestra valiosa autonomía profesional para decidir a qué personas y en qué problemas de salud centrar nuestro tiempo y esfuerzo, en base a la prevalencia, gravedad y probabilidades de resolución de dichos problemas, y revisar la utilidad de nuestras rutinas asistenciales, sean estas tradicionales o novedosas26.
El autocuidado también nos conviene. Los estudios muestran una creciente prevalencia de burnout entre los profesionales sanitarios27, especialmente en residentes. Desgaste profesional en cuya ponderación una dimensión clave es la percepción de escasos logros profesionales. Existen evidencias de que los profesionales que se implican en modificar conductas de riesgo en sus pacientes refuerzan su vocación28, lo que supone una protección frente al burnout, entre otros motivos por el entrenamiento en habilidades de comunicación, imprescindibles para estas tareas29,30. Por si fuera poco, ayudar a otras personas a mejorar su estilo de vida deriva en un beneficio de los hábitos del educador, algo a tener en cuenta, pues los profesionales no estamos a salvo de los riesgos del modo de vida actual.
Finalmente, os invitamos a pensar que, si nosotros no hacemos la ecografía, si no extirpamos nosotros el quiste sebáceo al paciente que tenemos delante, otro profesional del SNS (probablemente con más formación y experiencia) lo hará, aunque tardará un poco más… Pero si los profesionales de AP no ayudamos a los pacientes a vencer la adicción al tabaco y a consolidar hábitos saludables de alimentación y AF, ¿quién lo hará?, y ¿cuándo? ¿Les dejamos avanzar hacia su destino –que conocemos– sin tenderles la mano?
Podemos cambiar el futuro previsible de muchas personas. Con programas sencillos, como los desarrollados en nuestra Unidad-Escuela, con los que se logró el abandono completo del consumo de tabaco en el 47% de los fumadores atendidos y disminuir un 6,4% el peso corporal de las personas con sobrepeso u obesidad que completaron un programa de 12 meses de duración. Además, unos y otros duplicaron la actividad física en su tiempo libre y reportaron notables mejoras en el consumo de alcohol, riesgo cardiovascular y calidad de vida percibida
Bibliografía
- Lalonde, M. A new PerspectiveontheHealth of Canadians. Office of the Canadian Minister of NationalHealth and Welfare, 1974. [Internet.] [Consultado el 13 de octubre de 2019.] Disponible en: http://www.phac-aspc.gc.ca/ph-sp/pdf/perspect-eng.pdf.
- Organización Mundial de la Salud. Tabaquismo. Nota descriptiva 9 de marzo 2018. [Internet.] [Consultado el 13 de octubre de 2019.] Disponible en: https://www.who.int/es/news-room/fact-sheets/detail/tobacco.
- Organización Mundial de la Salud. Obesidad y sobrepeso. Nota descriptiva octubre 2017. [Internet.] [Consultado el 13 de octubre de 2019.] Disponible en: http://www.who.int/mediacentre/factsheets/fs311/es/.
- Organización Mundial de la Salud (OMS. Actividad física. Nota descriptiva febrero 2017. [Internet.] [Consultado el 13 de octubre de 2019.] Disponible en: http://www.who.int/mediacentre/factsheets/fs385/es/.
- Córdoba García R, Camarelles Guillem F, Muñoz Seco E, Gómez Puente JM, San José Arango J, Ramírez Manent JI, et al. (Grupos de Expertos del PAPPS). Recomendaciones sobre el estilo de vida. Actualización PAPPS 2018. Aten Primaria. [Internet.] 2018;50 (Supl 1):29-40. [Internet.] [Consultado el 27 de octubre de 2019.]. Disponible en: https://www.elsevier.es/es-revista-atencion-primaria-27-articulo-recomendaciones-sobre-el-estilo-vida--S0212656718303615
- Ley Orgánica 3/1986, de 14 de abril, de Medidas Especiales en Materia de Salud Pública (Ley General de Sanidad). [Internet.] [Consultado el 13 de octubre de 2019.] Disponible en: https://www.boe.es/boe/dias/1986/04/29/pdfs/A15207-15224.pdf.
- Ministerio de Sanidad, Consumo y Bienestar Social. Encuesta Nacional de Salud de España 2017. [Internet.] [Consultado el 13 de octubre de 2019.] Disponible en: https://www.mscbs.gob.es/estadEstudios/estadisticas/encuestaNacional/encuesta2017.htm.
- Soriano JB, Rojas-Rueda D, Alonso J, Antó JM, Cardona P-J, Fernández E, et al. La carga de enfermedad en España: resultados del Estudio de la Carga Global de las Enfermedades 2016. Med Clin (Barc). 2018;151(5):171-90.
- Comité Nacional de Prevención del tabaquismo. Encuesta sobre conocimientos, actitudes, creencias y conductas en relación al consumo de tabaco. Madrid, 2008. [Internet.] [Consultado el 13 de octubre de 2019.] Disponible en: http://www.cnpt.es/documentacion/publicaciones/afe7929cd2fa542b228c6f723761a2e5c4f268715f1a2c13c8ab5bd316c73e2d.pdf.
- Castañal-Canto X, Martín-Miguel MV, Hervés-Beloso C, Pérez-Cachafeiro S, Espinosa-Arévalo MM, Delgado-Martín JL. Trabajando con nuestros pacientes fumadores en atención primaria. Un análisis de coste-efectividad. Aten Primaria. 2012;44(11):659-66.
- Maciosek MV, LaFrance AB, Dehmer SP, McGree DA, Flottemesch TJ, Xu Z, et al. Updated Priorities Among Effective Clinical Preventive Services. Ann Fam Med. 2017;15(1):14-22.
- Clanzy L. European Expert Consensus Paper on the implementation of Article 14 of the WHO Framework Convention on Tobacco Control. European Journal of Cancer Prevention 2016, 25(6):556-7. [Internet.] [Consultado el 13 de octubre de 2019.] Disponible en: http://www.tri.ie/uploads/5/2/7/3/52736649/european_expert_consensus_paper_on_the.99385.pdf.
- Martín Cantera C, Puigdomènech E, Ballvé JL, Arias OL, Clemente L, Casas R, et al. Effectiveness of multicomponent interventions in primary healthcare settings to promote continuous smoking cessation in adults: a systematic review. BMJ Open. 2015;5(10):e008807.
- Retat L, Pimpin L, Webber L, Jaccard A, Lewis A, Tearne S, et al. Screening and brief intervention for obesity in primary care: cost-effectiveness analysis in the BWeL trial. Int J Obes (Lond). 2019;43(10):2066-75.
- Luque Hernández MJ, Leiva Fernández F, Palma Rodríguez S, Segura Domínguez N, Ruiz San Basilio JM, García Ruiz A. Eficacia de una intervención terapéutica sobre el exceso de peso en atención primaria. Aten Primaria. 2008;40(8):407-12. [Internet.] [Consultado el 27 de octubre de 2019.]. Disponible en: https://www.elsevier.es/es-revista-atencion-primaria-27-articulo-eficacia-una-intervencion-terapeutica-sobre-13125406
- US Preventive Services Task Force, Grossman DC, Bibbins-Domingo K, Curry SJ, Barry MJ, Davidson KW, et al. Behavioral Counseling to Promote a Healthful Diet and Physical Activity for Cardiovascular Disease Prevention in Adults Without Cardiovascular Risk Factors: US Preventive Services Task Force Recommendation Statement. JAMA. 2017;318(2):167.
- Grandes G, Sánchez A, Montoya I, Ortega R, Torcal J, PEPAF Group. Two-year longitudinal analysis of a cluster randomizedtrial of physical activity promotion by general practitioners.PLoS ONE. 2011;6:e18363.
- O’Halloran PD, Blackstock F, Shields N, Holland A, Iles R, Kingsley M, et al. Motivational interviewing to increase physical activity in people with chronic health conditions: a systematic review and meta-analysis.ClinRehabil. 2014 Dec;28(12):1159-71. [Internet.] [Consultado el 27 de octubre de 2019.]. Disponible en: https://journals.sagepub.com/doi/abs/10.1177/0269215514536210?journalCode=crea.
- Goldstein MG, Whitlock EP, DePue J. Multiple Behavioral Risk Factor Interventions in Primary Care. Summary of Research Evidence. Am J Prev Med 2004;27(2S):61-79. [Internet.] [Consultado el 28 de octubre de 2019). Disponible en: https://www.ajpmonline.org/article/S0749-3797(04)00103-5/fulltext.
- Meader N, King K, Wright K, Graham HM, Petticrew M, Power C, et al. Multiple Risk Behavior Interventions: Meta-analyses of RCTs. Am J PrevMed 2017;53(1): e19-30. [Internet.] [Consultado el 27 de octubre de 2019.]. Disponible en: https://www.ajpmonline.org/article/S0749-3797(17)30091-0/fulltext.
- Blog DocTutor semFYC 2017 enero [Internet.] [Consultado el 13 de octubre de 2019.] Por qué los médicos somos reticentes a ayudar a los pacientes a cambiar sus estilos de vida. Disponible en: https://www.semfyc.es/los-medicos-somos-reticentes-ayudar-los-pacientes-cambiar-estilos-vida/.
- Organización Mundial de la Salud, 2010. Recomendaciones mundiales sobre actividad física para la salud. [Internet.] [Consultado el 13 de octubre de 2019.] Disponible en: https://apps.who.int/iris/bitstream/handle/10665/44441/9789243599977_spa.pdf?sequence=1.
- Guerra-García M, Pousa-Estévez L, Charro-Salgado A, Becoña-Iglesias E. Evaluación de la actitud y las dificultades que los médicos de Atención Primaria tienen ante el diagnóstico y el tratamiento del sobrepeso y la obesidad. Semergen. 2009;35(1):15-9. Disponible en: https://doi.org/10.1016/S1138-3593(09)70177-7.
- Camarelles F. Repensar la medicina en el 2019. Salud y Prevención PAPPS. [Internet.] 2018 diciembre. [Consultado el 13 de octubre de 2019.] Disponible en: https://educacionpapps.blogspot.com/2018/12/repensar-la-medicina-en-el-2019.html.
- Barquilla Calderón M, Benítez Camps M. Modificaciones de los estilos de vida y riesgo cardiovascular. AMF. 2019;15(3):124-32.
- Zapater Torras F. ¿Todo lo nuevo es Atención Primaria de Salud? AMF. 2018;14(7):380-81.
- Navarro D, Ayechu A. Huarte I. Prevalencia del síndrome de burnout y factores asociados a dicho síndrome en los profesionales sanitarios de Atención Primaria. Semergen 2015;41(4):191-8. [Internet.] [Consultado el 28 de octubre de 2019. Disponible en: https://www.elsevier.es/es-revista-semergen-medicina-familia-40-articulo-prevalencia-del-sindrome-del-burnout-S1138359314001270.
- Rasinski KA, Lawrence RE, Yoon JD, Curlin FA. A Sense of Calling and Primary Care Physicians’ Satisfaction in Treating Smoking, Alcoholism, and Obesity. Arch Intern Med.2012; 172(18):1423. [Internet.] [Consultado el 28 de octubre de 2019). Disponible en: https://jamanetwork.com/journals/jamainternalmedicine/fullarticle/1352788.
- Cebriá J, Palma C, Segura J, Gracia R, Pérez J. El entrenamiento en habilidades de comunicación podría ser un factor preventivo del síndrome de burnout en médicos de familia. Revistadepsiquiatría de la Facultad de Medicina de Barcelona. 2006;33(1):34-40.
- Leal-Costa C, Díaz-Agea JL, Tirado-González S, Rodríguez-Marín J, Van-der Hofstadt CJ. Las habilidades de comunicación como factor preventivo del síndrome de Burnout en los profesionales de la salud. An Sist Sanit Navar. 2015;38(2):213-23. [Internet.] [Consultado el 28 de octubre de 2019). Disponible en: http://scielo.isciii.es/pdf/asisna/v38n2/original4.pdf.
| Fecha de recepción: 21 de abril de 2019 | Fecha de aceptación: 22 de septiembre de 2019 |



