Blanca Valls Pérez. Centro de Salud Albayzin. Granada. España
Adrián Cardo Miota. Centro de Salud Albayzin. Granada. España
Ildefonso Godoy Lorite. Trabajador Social. Centro de Salud Albayzin. Granada. España
María Campos García de Quevedo. Trabajadora social. Miembro de Granada Acoge. Granada. España
Nuse Youssef El Ayad Siraj. Educador social. Miembro de Granada Acoge. Granada. España
José Luis de Peray Baiges. Consultor independiente
Para contactar:
Blanca Valls Pérez. bvalls2@hotmail.com
RESUMEN
Objetivo: Conocer las principales necesidades, problemas de salud y barreras de acceso al sistema sanitario identificadas por jóvenes marroquíes en situación administrativa irregular en un barrio de Granada.
Material y métodos: Estudio cualitativo descriptivo con perspectiva fenomenológica mediante grupos focales. El ámbito de estudio fue el barrio del Albayzin de Granada. El tamaño final de la muestra se determinó por la saturación del discurso en relación con el objetivo (29 personas). Las entrevistas se grabaron y transcribieron literalmente. Se llevó a cabo un análisis narrativo del contenido. Las categorías del análisis se generaron de forma mixta. Para asegurar la calidad del estudio se triangularon los datos.
Resultados: La tarjeta sanitaria es un elemento clave para el acceso al sistema sanitario, pero su obtención se presenta como inalcanzable para algunos entrevistados. La posesión de permisos de residencia y/o de trabajo es identificada como la principal necesidad de salud. El idioma, el miedo a ser denunciados o la discriminación en el trato también son señaladas como barreras de acceso. Las patologías agudas y de salud mental son identificadas como principales problemas de salud, condicionadas por sus determinantes sociales. Todas estas categorías tienen consecuencias sobre el uso de los servicios sanitarios.
Conclusiones: La situación de exclusión social de la población entrevistada afecta a su salud física y mental. Las barreras de acceso al sistema sanitario condicionan el uso que estos hacen de los recursos sanitarios. Son necesarias intervenciones destinadas a disminuir las barreras de acceso al sistema sanitario y las desigualdades sociales.
Palabras clave: accesibilidad a los servicios de salud, inequidad social, emigración e inmigración, participación de la comunidad, investigación cualitativa.
|
CONTRIBUTE TO OVERCOME BARRIERS TO HEALTHCARE SERVICE ACCESS FOR YOUNG MOROCCANS MIGRANTS LIVING IN GRANADA: A QUALITATIVE APPROACH
Abstract
Objective. To recognize the most important health needs, health problems and access barriers to the Health System that determine the use of health services of young Moroccan migrants in an irregular administrative situation living in a Granada neighbourhood.
Material and methods: A descriptive, qualitative study with phenomenological perspective was conducted using focus groups. The study area was Albayzin, a neighbourhood in Granada. Definitive sample size was determined by saturation of the discourse in relation to the objective (29 people). Interviews were recorded and transcribed literally. A narrative analysis of the content was performed. The analysis categories were generated in mixed form. To ensure the quality of the study, data were triangulated.
Results. The Health Card is a basic element to access the Health System but obtaining this is reported as unattainable for some migrants. Obtaining Spanish residency and/or a work permit are identified as major health needs. Language, fear of being reported and discrimination are also barriers to access the health system. Acute and mental health pathologies are the main health problems, determined by their social conditions. All these categories have consequences on the use of health services.
Conclusions. The physical and mental health of the population interviewed are affected by social exclusion. Access barriers to the healthcare system limit use of health resources. Interventions are needed to reduce access barriers to the healthcare system and social inequality.
Keywords: Community Participation, Emigration and Immigration, Health Services Accessibility, Qualitative Research, Social Inequality.
|
INTRODUCCIÓN
La población de los jóvenes migrantes que se encuentra en situación administrativa irregular está en riesgo de exclusión social al estar formada por personas extranjeras, jóvenes, sin familia, sin permisos de residencia y/o trabajo y sin ingresos económicos. Todo ello la sitúa además fuera de la diana de programas específicos de las distintas administraciones públicas. Parte de esta población ha estado previamente bajo la tutela de la Administración hasta los 18 años y es entonces cuando pierde la protección que les brindaba la respectiva comunidad autónoma. La mayoría son hombres de origen marroquí. Las condiciones de vida en las que se encuentran afectan a su salud1,2.
La exclusión del sistema público de salud aumenta la exclusión social y viceversa3, mientras que una sanidad universal contribuye a que las sociedades sean más justas y los sistemas sanitarios más eficientes4,5. En España, es el Real Decreto-Ley 7/2018, de 27 de julio, sobre el acceso universal al Sistema Nacional de Salud6 el que establece las restricciones a la cobertura universal.
Entre los determinantes sociales que condicionan la salud de la población migrante, es la situación administrativa el más relevante, ya que esta población hace un uso menor del esperado de los recursos que ofrece el sistema sanitario7. Son múltiples los motivos que condicionan esta infrautilización de los recursos8-10.
Un Sistema Nacional de Salud basado en la Atención Primaria de Salud (APS) lo hace más inclusivo, eficaz y eficiente. La Atención Primaria (AP) debe ser la piedra angular del sistema sanitario para mejorar su sostenibilidad, contribuir a disminuir las desigualdades sociales, lograr la cobertura sanitaria universal y los objetivos de desarrollo sostenible relacionados con la salud, tal y como se estableció en la Declaración de Alma-Ata y se reafirmó en la Declaración de Astaná11,12.
Para que la AP pueda cumplir sus objetivos, ha de atender a las necesidades de salud de la población, sobre la que asume la responsabilidad de su cuidado, con una visión comunitaria y enriqueciéndose de las experiencias y recursos ya existentes en las comunidades.
Adaptar la atención que se ofrece desde los centros de salud a las necesidades de la población migrante en situación irregular es primordial para poder dar respuestas a sus problemas de salud13.
Este proyecto surge de la necesidad de conocer, desde el Centro de Salud Albayzin en Granada, la realidad de los jóvenes migrantes de origen marroquí en situación de riesgo de exclusión social que viven en este barrio, con el fin de contribuir a dar respuesta a sus necesidades.
Se plantea para ello hacer un estudio cualitativo de tipo fenomenológico que pueda explorar los significados individuales que dicha población tiene sobre las dificultades de acceso al sistema sanitario.
Para acceder a ellos, fue necesaria la coordinación con la asociación Granada Acoge, que trabaja con la población migrante que vive en Granada facilitando su inclusión en la sociedad. Son algunos jóvenes los que contactan con otros para participar en el estudio, realizándose un muestreo en bola de nieve.
El fin último de esta investigación es generar un cambio social14-18 (figura 1).
| Figura 1. Fases del proyecto |
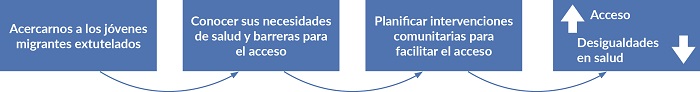 |
OBJETIVO
Conocer, desde una perspectiva fenomenológica, los problemas de salud, las necesidades y las barreras de acceso al sistema sanitario que condicionan el uso de los distintos servicios de salud que realizan los jóvenes migrantes mayores de 18 años y viven en el Albayzin, Granada.
MÉTODOS
Metodología
Investigación cualitativa flexible, circular y reflexiva con enfoque fenomenológico descriptivo/explicativo en el que se parte del marco conceptual propuesto por Aday y Andersen10 para el análisis del acceso al sistema sanitario.
Método
Siguiendo el esquema planteado por Sanmamed et al19, el estudio presenta las siguientes características:
- Relación investigadores/investigados: predominio de perspectiva
- Tipo de estudio: Pretende documentar el fenómeno de estudio.
- Grado de participación de actores: narran sus percepciones sobre la realidad.
- Técnica de recogida de información: a través de grupos focales, los informantes permiten al investigador conocer sus sensaciones y
- Grado de interpretación buscada a partir de los datos: se pretende interpretar los datos de forma que nos permitan detectar necesidades/barreras para desarrollar intervenciones comunitarias orientadas a
Sujetos de estudio
Las personas que forman parte de este estudio han tenido contacto con la ONG Granada Acoge, que ha facilitado la captación de la población, efectuando un muestreo en bola de nieve a través de personas referentes.
Son jóvenes migrantes, hombres, de origen marroquí que han cumplido la mayoría de edad y han dejado de estar tutelados por la Administración, así como jóvenes migrantes sin familia que nunca han estado tutelados por su reciente llegada a España, siendo ya mayores de 18 años. Las variables sociodemográficas de la población de estudio se muestran en la tabla 1.
| Tabla 1. Características sociodemográficas del total de la muestra | ||||||||
| País de origen | n (%) | Edad media en años (desviación estándar) | Género |
Estancia media en meses (desviación estándar) |
Ocupación | Residencia | Tutela previa | Idiomas |
| Marruecos | 29 (100%) | 19,5 (7,9) |
Hombres: 29 (100%) Mujeres: 0 (0%) |
24,4 (74,5) | Desempleado 29 (100%) |
Calle. 7 Piso: 1 FES: 20 Otro: 1 |
Sí: 24 (83%) No: 5 (17%) |
Español Árabe Bereber Francés |
| FES: Fundación Escuela y Solidaridad. | ||||||||
Tamaño de la muestra
Participaron 29 jóvenes migrantes de origen marroquí. La saturación teórica determinó el tamaño final de la muestra.
Criterios de inclusión
Edad: personas de entre 18 y 27 años.
Situación social: extrema vulnerabilidad. Son jóvenes sin familia en España. La mayoría llegaron siendo menores de edad sin acompañar. Tras su período de tutela, la mayoría de ellos ha pasado por «situación de calle», es decir, han vivido en algún momento de su estancia en España en la calle, mientras otros siguen en dicha situación. Se encuentran en situación administrativa irregular, lo que significa que no tienen permiso de residencia ni de trabajo, por lo que no pueden trabajar de forma regulada, ni disponer de ingresos. Al no estar regularizados no pueden beneficiarse de los recursos que las administraciones ofrecen.
Origen: marroquí. Representan a la población mayoritaria de migrantes en Granada. No fue un criterio de inclusión, pero no acudieron jóvenes de otra nacionalidad.
Género: hombres. No fue un criterio de inclusión, pero la población femenina no acudió.
Instrumentalización y procedimientos
- Se diseñó el guion de la entrevista orientado a responder las preguntas de estudio según la bibliografía, basándonos en la estructura del artículo de Bas Samiento20 y teniendo como referencia guiones previos utilizados para estudios similares por Ruiz Azarola8,21,22.
- La captación de los participantes se hizo a través de la asociación Granada Acoge.
- Se hicieron tres grupos focales considerando para la organización que en todos los grupos hubiera jóvenes que pudieran comprender y hablar castellano de forma fluida para que pudieran facilitar a otras personas del grupo que no comprendieran o hablaran castellano intervenir en la conversación. El tamaño de los grupos osciló entre 9 y 11 personas.
La mayor variabilidad entre grupos se dio en la franja de permanencia de sus participantes en España, siendo en dos grupos de 2-3 meses y 6 años, y en un tercer grupo de 1 y 3 años. Los grupos fueron moderados por una o dos personas investigadoras.
El guion de la entrevista fue modificado por los entrevistadores cuando se consideró durante el transcurso de la conversación grupal.
- La duración de los grupos focales varió entre 40 y 50 minutos.
- Las entrevistas se llevaron a cabo en la sede de la asociación Granada Acoge.
- Se grabaron las tres sesiones. Se hizo una evaluación conjunta por parte de los investigadores, para compartir percepciones y triangular la información que se había obtenido en los distintos grupos.
- Los audios de los grupos fueron analizados por dos personas de origen marroquí, externas a la organización, que confirmaron que la información que se traducía por parte de las personas colaboradoras durante las entrevistas era fiable.
Variables y su tratamiento cualitativo
Tras la transcripción literal de las entrevistas se hizo un análisis narrativo del contenido. La información se codificó por temas, y las categorías y subcategorías se fueron generando a través del guion de la entrevista, así como de información no categorizada previamente que se extrajo de las conversaciones. La selección de la información se hizo mediante búsqueda de patrones convergentes y divergentes en las respuestas de los participantes.
Una vez realizada esta búsqueda y la clasificación de verbatims, los investigadores triangularon la información, garantizando la fiabilidad de los resultados y conclusiones obtenidas.
Ética, consentimiento informado
Los participantes fueron informados de los objetivos del estudio de forma verbal. Dieron su consentimiento verbalmente para la participación y para ser grabados Para el uso de esta información, aseguramos su anonimato. Registraron sus datos por escrito de forma voluntaria.
RESULTADOS
En este apartado se presenta la descripción de los resultados, estructurados en cinco apartados, correspondientes a las cinco categorías principales identificadas al analizar el contenido de las entrevistas: (1) identificación de problemas de salud, (2) necesidades que tienen para poder estar sanos, (3) barreras para acceder al sistema sanitario, (4) uso de los servicios sanitarios y (5) propuestas de intervenciones para mejorar la accesibilidad al sistema sanitario y responder a sus necesidades de salud. En la tabla 2 se recogen algunos ejemplos de los verbatims analizados.
| Tabla 2. Resultados. Ejemplos de verbatims | ||
| Identificación de los problemas de salud | Sobre los problemas físicos |
–El dolor de la espalda mío es por culpa de la calle, porque dormí dos veces en la calle, en el suelo. Y desde entonces ya me duele la espalda mucho, mucho… Grupo focal 3 |
| Sobre los problemas de salud mental y el uso de drogas | –Te emparanoias cuando no tienes vivienda, cuando no tienes dónde dormir, dónde comer, eso sí… Te emparanoias y te empuja a hacer cosas cuando no tienes, cosas que nunca has hecho.
Grupo focal 3 –No loco, pero que... como que necesita un psicólogo, porque no encuentra su vida, que está perdido… y a veces puede andar por la calle y habla consigo mismo, y no significa loco. –Para eso la droga es importante, porque la gente toma droga, y se queda... Fuman a veces y si no tienen esta droga, sí habla solo... Siempre porque no tiene droga, droga dura. Grupo focal 3 |
|
| Sobre los determinantes sociales como origen de los problemas de salud | –Otro problema es que, cuando te mandan una medicina, si tú no tienes un empleo, no estás trabajando, no tienes suficiente dinero para comprarte la medicina.
Grupo focal 1 –Por ejemplo, para tener una casa y para tener un trabajo, para tener... no sé cómo se puede conseguir eso. La mayoría de las personas de aquí, eso es el problema más grande. Primero problema de nosotros es cómo se consigue un trabajo, una casa, tener derechos como tú, porque no tengo derechos como tú, por ejemplo, todas estas cosas te dejan sin salud. Grupo focal 1 –Yo creo que el problema viene siempre desde los centros de la Junta de Andalucía, que cuando cumple uno 18 años no hay pisos de extutelados, no te dan la tarjeta sanitaria, sales sin documentos, sales sin la tarjeta sanitaria… Grupo focal 1 –Están en el frío, pueden coger una enfermedad. Grupo focal 3 |
|
| Sobre las infecciones de transmisión sexual | –Sí, porque me imagino que todos aquí seguramente tenemos relaciones con alguna chica por ahí... Y yo el
Primero, digo que no he usado… –¿Preservativo, por ejemplo? –Durante un montón de tiempo. Hasta que me di cuenta del riesgo que estaba cometiendo. Cuando Cruz Roja, una vez fui a una charla, con diecinueve años, ahí me di cuenta. Me abrieron los ojos. Desde ahí, yo… Te lo explico porque yo creo que la mitad de aquí no tiene de idea. Grupo focal 1 |
|
| Sobre la falta de accesibilidad al sistema sanitario como problema de salud y creador de estigmas | –Si yo no voy al médico y me siento con mi compañero y le pego el virus, mi compañero no lo sabe, le pega el virus al otro… Al final de todo dicen «los inmigrantes traen enfermedades...».
–Pero si vosotros no lo atendéis en el médico, cómo vamos a saber si este chico tiene una enfermedad o cómo evitarla. –Claro, eso encima de todo, y si no lo curas… Y cuándo el chico ha ido al médico para que le digan el problema que tiene, para contarle lo que tiene, para que lo puedan curar, para que no lo pegue a nadie… Ese es el problema. Grupo focal 1 –Ellos no piensan en eso, ellos piensan solo en que los inmigrantes traen enfermedades, pero vosotros sois los que no dejáis, los que no dais medicamentos, los que no tratáis a los inmigrantes como los tenéis que tratar y al final toda culpa la echan a los inmigrantes, pero ellos se alejan del problema y echan a los inmigrantes… Grupo focal 1 |
|
| Necesidades de salud | Sobre la condición de legalidad y tener un trabajo | –Si sales del centro de menores con 18 recién cumplidos, y sales sin residencia, porque todos salen sin residencia y sin tarjeta sanitaria. ¿Cómo quieres que tengamos aquí en Granada, o en el Albaicín, chicos jóvenes que no sean delincuentes? ¿Cómo crees que van a vivir ahí en el Albaicín? Si todos los chicos que están ahí sufren este problema... que no tienen papeles…
Grupo focal 1 –Todos luchamos por ese objetivo. Cada uno lucha para tener una casa, para tener un mejor trabajo o para tener pan, para tener el mismo derecho que tienen los demás. Grupo focal 1 –Alguien que está sano es el que hace deporte, el que tiene su rutina, el que no fuma, el que no bebe, el que no hace nada. Grupo focal 2 –Si trabajas, vas al gimnasio y todas estas cosas, estaríamos mejor. No fumando… –Si tuvierais trabajo y disponibilidad de dinero, ¿estaríais más sanos? –Más tranquilo. –Tú, ¿estarías mejor? –No pensar en nada... –No pensar en nada, ya está. Tengo trabajo, tengo papeles, puedo estar tranquilo. Grupo focal 2 |
| Identificación de las barreras para acceder al sistema sanitario | Sobre la falta de tarjeta como garante de accesibilidad al sistema sanitario | –Si él no tiene la tarjeta de salud médica, y todo eso, ¿cómo va a entrar?
–Si no tiene residencia y todo eso, ¿cómo hace? Grupo focal 2 –Dice que todos los médicos y eso nos tratan bien. A parte de tarjeta, por ejemplo, es que, si no tiene los papeles de España, ¿cómo lo va a hacer? Es que, si no tiene papeles, ¿cómo va a ir al médico? –Sí se puede. Sin papeles, sí se puede ir al médico... Con tarjeta, sin papeles, se puede ir al médico. –Pero ¿cómo va a conseguir tarjeta si no tiene papeles? Grupo focal 2 |
| Sobre las barreras lingüísticas |
–Tú vas a un centro de médicos, y no tienes un traductor. No... Te dejan esperando ahí todo el tiempo que hace falta. Y no entiendes lo que dice ese médico ni el médico te va a entender a ti, o sea que... Grupo focal 1 –Hay quien no sabe hablar español y le da vergüenza pedir que alguien le acompañe al médico, y ya prefiere quedarse en la cama… Grupo focal 3 |
|
| Sobre las trabas burocráticas, el miedo a tener que pagar y el desconocimiento de sus derechos |
–Hay gente también que, por ejemplo, no tiene casa, y no tiene para pagar el alquiler, y le hace falta un empadronamiento para hacer la tarjeta sanitaria. Y eso es un problema. Grupo focal 1 –Me han dicho que no tengo la tarjeta o algo, si yo vivo solo en la calle, y tengo que una enfermedad, tienes que recordar tu NIE, porque si entras, hay una mujer en la entrada que te pide y debes tener un NIE o algo, o la tarjeta. Si no tienes, con el NIE también puedes pedir una cita con el médico y quiero saber si eso es en toda España o solo…¿dónde? Grupo focal 3 –Si tienes tarjeta sanitaria, y vas al médico, ¿es gratis? –Sí. –Y, entonces ¿para qué sirve la tarjeta? –Para entrar. –Pero si es gratis... –Pero, ¿si tienes una operación? –Es gratis también. –Pero... si vas a comprar una pastilla... –La medicación, depende. Pagas menos de la mitad, pero en algunos medicamentos es poco, en otros es más... –Si es barato, tienes que pagarlo completo, ¿no? –Depende... pero que el médico te vea es gratis. Si te tienen que operar es gratis. –¿Si te tienen que quitar una muela? Grupo focal 3 |
|
| Sobre el miedo a ser señalados, denunciados o expulsados del país, sobre el racismo y el estigma | –Tienen miedo algunas personas que no están orientadas, tienen miedo y dicen que «como yo me vaya al médico, a lo mejor me detienen y me mandan a Marruecos».
Grupo focal 1 –Porque si tú te quejas a alguien, encima te dicen «encima te estás quejando, que aquí te damos no sé qué, te damos no sé cuánto…». Grupo focal 1 –Entonces, ¿creéis que hay racismo en el sistema sanitario? –Sí... (varios) –Si hay en la comunidad de la calle, y hay dentro, hasta dentro de la comisaría, ¿no va a haber en el hospital? Grupo focal 1 |
|
| Sobre los tiempos de espera | –O sea, ¿el miedo creéis que también limita?
–El miedo... y la espera... –La espera, ¿por qué? –La espera porque... –Esperas muchísimo... –¿Creéis que os hacen esperar porque sois…? –Vamos a pensar un poco... porque... –Yo lo siento así, si tú llegas... –Siendo marroquí, con la fama que tenemos. No de ser malos, malos, pero hablando claro, a la mitad de los chicos marroquíes nos juzgan, nosotros no hacemos nada de estas cosas, pero nos juzgan por los demás. Grupo focal 1 |
|
| Sobre la falta de comunicación e información en las consultas | –Eso es importante, ¿sentís lo mismo, el miedo o el racismo, con la policía que con los médicos?
–Bueno, con los médicos no. No mucho. Confiamos un poco, pero a veces uno desconfía cuando te sacan cuatro botellas de sangre y tú dices: «hostia, ¿qué me están haciendo esta gente?». –¿Porque no te lo explican? –¡No! No entiendes... –Vienen... Como si vienen a coger cualquier cosa, viene y te hace… No te explica «mira, voy a hacerte esto, esto sirve para esto, esto vamos a hacer con el esto». Él viene te hace pim pim, te hace con una esta así, te pasa un trapillo por donde te ha pinchado y te dice, «venga». Grupo focal 1 –Nos llevaron al hospital (…) nos hincharon a agujas. Yo me acuerdo… Y yo decía, «¿qué cosas me están inyectando? ¿Qué cosas?». No tenía ni idea, y me pasé como dos días con el brazo hinchado sin saber lo que me estaban inyectando. Grupo focal 1 –Fui tres veces cuando estaba en el centro. Me han quitado sangre. Me han dado pastillas amarillas y tenía que tomarla antes de desayunar durante 7 meses. Y lo he tomado. Yo no sé de qué eran esas pastillas. Grupo focal 3 |
|
| Sobre el buen trato en la consulta |
–¿Os habéis sentido alguna vez rechazados? [árabe] –No, no te van a rechazar. –No, no. –No… Grupo focal 2 –¿Tenemos que cambiar los médicos y las enfermeras que trabajamos con vosotros? ¿Pensáis que no os tratamos lo suficientemente bien? –No, nos tratan bien. –Ningún problema. Grupo focal 2 |
|
| Sobre los cambios en el personal que le atiende y la falta de confianza por la ausencia de segundas consultas y/o de longitudinalidad | –Entonces, ¿los llegasteis a conocer [refiriéndose a los médicos del centro de salud]? ¿Siempre era el mismo?
–Yo no llegué a conocer –No... se cambian. Grupo focal 2 –¿Habéis podido hablar de todo [una vez dentro de la consulta]? –No… no basta. Porque la primera vez, no tienes suficiente confianza. Grupo focal 2 |
|
| Sobre la mayoría de edad como garante de la pérdida de derechos y como una barrera al acceso |
–¿Habéis notado la diferencia de cuándo erais menores y cuando sois mayores? –Sí. (varios) –Cuando eres menor, te tratan como a un español, cuando mayor, no. –¿Cómo te tratan cuando eres mayor? –Como moro. Grupo focal 2 –Yo no sé. Antes, cuando vas con las maestras del centro de menores te tratan bien porque está un español contigo, pero luego...yo solo nunca he ido. Grupo focal 3 |
|
| Sobre la vergüenza de consultar sobre algunos temas y a ser atendidos por médicas |
–Por ejemplo, de ese tema tenemos vergüenza de todo. Si me encuentro a una mujer, no voy a pedir ayuda. Nada. No le voy a decir... Me da vergüenza, no voy a decir que he hecho una relación sexual. Grupo focal 3 |
|
| Sobre las bajas expectativas y la comparaciones con el sistema sanitario que conocen | –Dicen que en Marruecos no tratan bien a las personas, que aquí, sí.
Grupo focal 2 –Cuando los marroquíes, por ejemplo, si me duele la cabeza, la barriga, tampoco voy al médico. Tampoco en Marruecos voy. Da igual… Grupo focal 3 –Es que en Marruecos tienes que pagar, si no pagas, no te hacen nada Grupo focal 2 |
|
| Utilización de recursos sanitarios | –Yo veo que el hospital es para meterse ahí y estar ahí varios días, y el centro de salud es para visitarse media horita, y te vas a la casa. Eso es.
Grupo focal 1 –Y se fue al hospital [refiriéndose al centro de salud] para que lo atiendan y le dijeron que no, que hasta por la tarde no le atienden por urgencias. Yo veo que eso no es justo. Si pensamos si a ese chico le pasara algo en ese momento, ¿qué haríamos? Grupo focal 1 –Primero te vas al centro de salud de tu pueblo, y luego si no te hacen nada, te mandan al hospital o lo que sea... Si no está el hospital, a urgencias. A urgencias si no está el centro de salud abierto por la mañana. –O sea, que sabéis diferenciar entre si está abierto, si no está abierto... –Las urgencias están abiertas siempre. –Por la tarde, a partir de las 3 h. –Cada 24 horas. –Cada mañana, en tu centro de salud. –Y ¿cómo decidís si vais a urgencias o al centro de salud?, ¿por la hora? –A urgencias por la noche. Grupo focal 2 |
|
| Propuestas | –Primero, un traductor, para que sepa lo que tiene. Un traductor.
–Y todo con cariño, todo va bien… Grupo focal 1 –Meter a un marroquí en un centro de salud. Grupo focal 3 –Dar charlas, controlar más los centros de menores, controlar de cerca, saber qué están haciendo con los chicos, dónde los llevan al médico, cómo los informan... Grupo focal 1 –Como poco, hay que dar charlas en los centros de menores, en muchos centros de menores, que den charlas. Y los chicos que salen de ese centro de menores, pueden contárselo a otros chicos, a otras personas por lo menos. Grupo focal 1 –Una mejor atención, un buen comportamiento con el paciente, explicarle bien lo que tenga el paciente y tratar de considerarlo y de tratarlo. Grupo focal 1 –¿Creéis que sería buena idea que pasáramos consulta en la calle, o en Granada Acoge? [Árabe] –No, tenemos piernas para andar…Igual que todos. Grupo focal 2 |
|
Identificación de problemas de salud
Identifican los problemas agudos como principales problemas de salud. Algunos de ellos relacionan la causa de estas dolencias con sus condiciones de vida.
Destacan como otro de los problemas de salud los problemas de salud mental, que también vinculan a sus condiciones de vida. Consideran que el uso habitual de drogas por parte de la población joven migrante es una vía de escape a los problemas de salud mental provocados por la situación en que se encuentran.
Al preguntarles si les preocupan las infecciones de transmisión sexual, confirman esta preocupación, y consideran que sería necesaria (in)formación al respecto.
Necesidades de salud
La necesidad de cobertura sanitaria se traduce en un problema de salud por el estado de ansiedad e inseguridad que les genera. Señalan la falta de cobertura como principal responsable para la propagación de enfermedades infecciosas entre la población migrante, y principal causa de creación de estigma al facilitar relacionar a la población migrante con las enfermedades infecciosas.
Consideran que estar en una condición de legalidad en España y tener trabajo son los pilares básicos para tener estabilidad y, por lo tanto, salud. Teniendo esa estabilidad, se plantean que tendrían menos preocupaciones y podrían hacer deporte y no recurrirían al consumo de drogas ni a la delincuencia para evadirse y sobrevivir.
Identificación de barreras para acceder al sistema sanitario
Identifican como principal barrera de acceso el no tener la tarjeta sanitaria.
En segundo lugar, identifican la dificultad en la comunicación: sienten inseguridad y se plantean que no tiene sentido acudir al médico si no van a ser capaces de hacerse comprender o entender las recomendaciones que se les dé.
Señalan también como otras barreras: la traba burocrática, el miedo a ser denunciados, el desconocimiento de si les van a cobrar o no al ser atendidos, la falta de confianza con el personal sanitario que les atiende, motivada a veces por los cambios de la persona referente, la vergüenza de preguntar por algunos temas de salud o de ser atendidos por mujeres, así como los largos tiempos de espera para acceder a las consultas.
Algunos jóvenes detectan racismo a nivel institucional e identifican como barrera el trato diferencial que se les brinda con respecto al resto de población por parte del personal sanitario, sintiendo que no se les explican los procedimientos que se van a llevar a cabo en la consulta o sintiendo que no se les cuida.
Otros, en cambio, defienden que el trato por parte del personal sanitario es exquisito y nunca han sentido rechazo.
Destacan que antes de cumplir los 18 años utilizaban los recursos del sistema sanitario, pues iban acompañados por tutores y eran atendidos cordialmente en las consultas, pero que, a partir de su mayoría de edad, esto ha dejado de ser así. Las bajas expectativas que tienen de la capacidad resolutiva del personal sanitario al recordar experiencias previas en Marruecos condiciona que consulten menos.
A pesar de que algunos de ellos conocen sus derechos a la hora de ser atendidos, no los reclaman por miedo al rechazo, a ser juzgados o incluso a ser expulsados del país.
Utilización de recursos sanitarios
La existencia de diversos tipos de centros sanitarios y sus distintos horarios de apertura es conocida por parte de los jóvenes que se entrevistan. No queda claro cómo es el uso que hacen de estos servicios (urgencias, AP), pues durante las entrevistas nombran a todos los centros «hospital», y las dificultades de acceso al sistema sanitario puede hacer que se favorezca que se desconozca cómo se utilizan los recursos sanitarios y la cartera de servicios que se ofrecen. Sin embargo, otros participantes sí conocen las diferencias entre los distintos niveles asistenciales y cuándo acudir a cada uno.
Refieren hacer uso escaso del sistema sanitario, y ante problemas de salud, suelen esperar a que el problema pase o a que se solucione con fármacos que consiguen a través de amigos o en la farmacia.
Propuestas
Consideran que, para mejorar su situación, además de tener la tarjeta sanitaria, sería positivo que se dispusiera de intérpretes en los centros de salud. Valorarían positivamente que se dieran charlas sobre temas que a ellos les preocupan. Por otro lado, no creen que necesiten un sistema paralelo al nacional o una atención diferente o en lugares diferentes, simplemente, algunos consideran necesario que se les brinde un trato adecuado y que se les expliquen los procedimientos a los que se van a someter.
DISCUSIÓN DE RESULTADOS Y LIMITACIONES
La salud no es identificada como un problema principal de la población joven migrante13, pero sí lo son los determinantes que la condicionan. Más allá de necesidades de salud o barreras de acceso, los relatos de los jóvenes migrantes muestran sus necesidades de derechos básicos a los que no tienen acceso: precisan tener permiso de residencia y de trabajo que les permita vivir y trabajar, pilares básicos para poder tener una vida tranquila que les posibilite tener una rutina sana, alejada de conductas de riesgo y del miedo de poder ser expulsados del país.
|
—¿Por qué no tiene trabajo? —Porque la mayoría aquí en España dicen que los inmigrantes, los... Vamos, hablo de los inmigrantes en general... Dicen que roban, que hacen cosas, que, vamos, atracan, que, vamos, muchas cosas que se imaginan ellos, y ¿sabes por qué?... Yo estoy de acuerdo en que hay muchísima gente que hace eso… ¿Sabes por qué hacen eso? Porque no tienen derechos. ¿De qué va a vivir? ¿Con qué va a comer? |
| Grupo focal 1 |
Encontrarse en situación administrativa irregular condiciona todos los ámbitos de su vida cotidiana al estar limitados sus derechos y sus expectativas. Esto afecta a su salud física y sobre todo emocional.
|
—Te emparanoias cuando no tienes vivienda, cuando no tienes dónde dormir, dónde comer… Eso sí... Te emparanoias, y eso te empuja a hacer cosas que nunca has hecho. |
|
Grupo focal 3 |
El 83% de los jóvenes a los que se ha entrevistado en este trabajo han sido tutelados por las administraciones públicas hasta su mayoría de edad, condición que hace que los déficits que denuncian se identifiquen como secundarios al abandono institucional al que se ven sometidos.
|
—¿Habéis notado la diferencia de cuándo erais menores y cuando sois mayores? —Sí —contestan varios. —Cuando eres menor, te tratan como a un español. Cuando mayor, no. —¿Cómo te tratan cuando eres mayor? —Como moro. |
| Grupo focal 2 |
Los resultados obtenidos son similares a los encontrados en la bibliografía disponible, y ello nos confirma que existen barreras para acceder al sistema sanitario más allá de las determinadas por el Real Decreto Ley vigente. El laberinto burocrático existente23 y las limitaciones propias de una población excluida nos obligan a atender los resultados del estudio para actuar desde los centros de salud. No atender a las necesidades de la población migrante contribuye a perpetuar el ciclo de exclusión en el que están inmersos24, lo que fomenta su invisibilidad ante las instituciones.
LIMITACIONES DEL ESTUDIO
La ausencia de las mujeres en los grupos focales nos obliga a reflexionar sobre las realidades de estas jóvenes y su invisibilidad ante el sistema sanitario y la sociedad.
Las menores no acompañadas representaban al 7% del total de menores sin acompañar que llegaron por la frontera sur en 2019. De 2.873 menores registradas, 190 eran niñas25, lo que puede estar causado: 1) por un modelo de sociedad patriarcal que prioriza el viaje de los hombres de las casas, y 2) por su invisibilidad ante el sistema al ser interceptadas a su llegada por redes de trata26-28. Son víctimas silenciadas a las que tampoco se les da voz en este estudio. Igualmente, tampoco acudieron a la cita el día de la entrevista personas migrantes de etnias minoritarias.
Este estudio está basado en el modelo del déficit donde no se abordan las habilidades y herramientas de las que disponen los jóvenes para sortear las deficiencias que el sistema les ofrece.
Otros estudios deberían explorar las habilidades y talentos que presenta esta población. Son necesarios otros estudios que accedan a las mujeres jóvenes migrantes que presentan aún mayor riesgo de exclusión y vulnerabilidad, así como a jóvenes procedentes de otros países minoritarios.
CONCLUSIONES
Al cumplir la mayoría de edad, los menores pasan de estar bajo la protección de la Administración a ser jóvenes solos, extranjeros y en situación administrativa en la mayoría de las ocasiones irregular. La población de jóvenes extutelados presenta factores de vulnerabilidad y manifiestas situaciones de marginalidad y exclusión social. Las trabas burocráticas actuales dificultan la accesibilidad y, por tanto, la universalidad del sistema sanitario. Estas barreras afectan sobre todo a aquellas personas con peores determinantes sociales, aumentándose así las desigualdades en salud y condicionando el uso que se hace de los recursos sanitarios.
La situación de exclusión social de la población entrevistada afecta a su salud física y mental. Un sistema sanitario público basado en una AP orientada a la comunidad contribuye a reducir las barreras de acceso y disminuir las desigualdades en salud. Son necesarias intervenciones sociales, organizativas y estructurales orientadas a disminuir las barreras de acceso y las desigualdades sociales.
Agradecimientos
A Lorena Serrano Ivars y Miguel Melguizo Jiménez.
BIBLIOGRAFÍA
- Indret: Revista para el Análisis del Derecho. [Internet.] 2016 [consultado 4 de marzo de 2021];3:1-14. Disponible en: https://www.raco.cat/index.php/InDret/article/view/314413/404527
- Ministerio de Sanidad, Servicios Sociales e Igualdad. Comisión para reducir las desigualdades sociales en salud en España. Avanzando hacia la equidad. Propuestas de políticas e intervenciones para reducir las desigualdades sociales en salud en España. [Internet.] Madrid: Centro de Publicaciones. Ministerio de Sanidad; 2015 [consultado 4 de marzo de 2021]. Disponible en: https://www.mscbs.gob.es/profesionales/saludPublica/prevPromocion/promocion/de sigualdadSalud/docs/Propuesta_Politicas_Reducir_Desigualdades.pdf
- Wikinson R, Marmot M. Los determinantes sociales de la salud. Los hechos probados. [Internet.] 2.a ed. OMS 2003. Edición española. Ministerio de Sanidad y Consumo; 2006 [consultado 4 de marzo de 2021]. Disponible en: https://www.mscbs.gob.es/profesionales/saludPublica/prevPromocion/promocion/desigualdadSalud/docs/hechosProbados.pdf
- Organización Mundial de la Salud. Cobertura sanitaria universal. [Internet.] 2019 [consultado 4 de marzo de 2021]. Disponible en: https://www.who.int/es/health-topics/universal-health-coverage#tab=tab_1
- Utzet M, Giné A. ¿Por qué es tan importante contar con un sistema sanitario público, universal, gratuito y de calidad? OSEKI Osasun eskubidearen aldeko ekimena- Iniciativa por el derecho a la salud. [Internet.] 2019 [consultado 4 de marzo de 2021]. Disponible en: https://www.oseki.eus/areas/sistemas-sanitariospublicos/
- Real Decreto-Ley 7/2018, de 27 de julio, sobre el acceso universal al Sistema Nacional de Salud. Boletín Oficial del Estado [Internet], número 183, de 30 de julio de 2018. [Consultado 5 de marzo de 2021]. Disponible en: https://www.boe.es/buscar/pdf/2018/BOE-A-2018-10752-consolidado.pdf
- Gimeno-Feliu LA, Pastor-Sanz M, Poblador-Sanz M, Calderón-Larrañaga A, Díaz E, Prados-Torres A. Overuse or underuse? Use of healthcare services among irregular migrants in a north-eastern Spanish region. Int J Equity Health. [Internet.] 2021;20(1):41. [Consultado 04 Mar 2021] Disponible en: https://equityhealthj.biomedcentral.com/articles/10.1186/s12939-020-01373-3
- Ruiz Azarola A. Acceso de las personas migrantes a la atención sanitaria en Andalucía [tesis doctoral].Sevilla: Universidad de Sevilla, Universidad de Jaén y Escuela Andaluza de Salud Pública. [Internet.] 2018. [Consultado 4 de marzo de 2021]. Disponible en: https://idus.us.es/handle/11441/82745
- Burón Pust A. Barreras de acceso de la población inmigrante a los servicios de salud en Catalunya [tesis doctoral]. [Internet.] Barcelona: Universidad Autónoma de Barcelona. Bellaterra; 2012.[Consultado 5 de marzo de 2021]. Disponible en: http://www.tdx.cat/handle/10803/96528
- Aday LA, Andersen R. A framework for the Study of Access to Medical Care. Health Services Research. [Internet.] 1974 [Consultado 5 de marzo de 2021];208-19. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1071804/
- Organización Mundial de la Salud. Cobertura sanitaria universal: avanzar juntos para construir un mundo más sano. Seguimiento de las reuniones de alto nivel de la Asamblea General de las Naciones Unidas sobre temas relacionados con la salud. Informe del Director General. [Internet.] Copenhague: OMS; 2019 [consultado 5 de marzo de 2021]. Disponible en: https://apps.who.int/gb/ebwha/pdf_files/EB146/B146_6-sp.pdf
- Starfield B. Primary care: an increasingly important contributor to effectiveness, equity, and efficiency of health services. SESPAS report 2012. Gac Sanit. [Internet.] 2012 [consultado 5 de marzo de 2021];26(1):20-6. Disponible en: https://pubmed.ncbi.nlm.nih.gov/22265645/
- Vázquez Villegas J. Inmigración y salud: ¿un nuevo modelo de atención primaria para un nuevo modelo de sociedad?.Aten Primaria. [Internet.] 2006 [consultado 5 de marzo 2021];37(5):249-50. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7676120/
- Greenhalgh T. What have the social sciences ever done for equity in health policy and health systems? Int J Equity in Health. [Internet.] 2018 [Consultado 5 de marzo 2021];17:124-6. Disponible en: https://equityhealthj.biomedcentral.com/track/pdf/10.1186/s12939-018-0842-9.pdf
- Popay J. Community empowerment and health improvement: the English experience. En: Morgan A, Davies M, Ziglio E (editores). Health assets in a global context: theory, methods, action. New York: Springer; 2010. p. 183-97.
- Abramson JH. Métodos de estudio en medicina comunitaria. Madrid: Díez de Santos; 1990.
- Meyer J. Using qualitative methods in health related action research. BMJ. 2000;320(7228): 178-81.
- Fals Borda O. Participatory (Action) Research in Social Theory: Origins and Challenges. In Hand-book of Action Research. Participative Inquiry and Practice. Edited by Reason P, Bradbury H. London: Sage; 2001:27-37.
- Fernández de Sanmamed MJ. Diseño del Estudio de Investigaciones Cualitativas. En: Calderón et al. Curso de Introducción a la Investigación Cualitativa. Máster de Investigación en Atención Primaria. Barcelona: semFYC. Universidad Autónoma de Barcelona. Fundación Doctor Robert; 2015.
- Bas-Sarmiento P, Fernández-Gutiérrez M, Albar-Marín MJ. Percepción y experiencias en el acceso y el uso de los servicios sanitarios en población inmigrante. Gac Sanit. [Internet.] 2015 [consultado 5 de marzo de 2021];29(4):244.51. Disponible en: http://scielo.isciii.es/pdf/gs/v29n4/original1.pdf
- Ruiz-Azarola A, Escudero M, López-Fernández A, Gil E, Marc J, López D. La perspectiva de personas migrantes sobre el acceso a la atención sanitaria en el contexto de políticas de austeridad en Andalucía. Gac Sanit. 2018.
- Rodríguez García de Cortázar A, Ruiz-Azarola A, Leralta Piñán O, Jiménez Pernett J, Olaga Usategui JI. Salud Pública (también) para las personas migrantes y refugiadas en Europa. Gac Sanit. [Internet.] 2018 [consultado 5 de marzo de 2021];32(2):111-3. Disponible en: https://www.gacetasanitaria.org/es-pdf-S0213911117301413
- YoSiSanidadUniversal. Entender el laberinto de la exclusión sanitaria en Madrid. [Internet]. 2019. [Consultado 5 de marzo de 2021]. Disponible en: https://yosisanidaduniversal.net/que-puedo-hacer/entender-el-laberinto
- Blancas Avilés R, Belén Jurado G. Estrategias de intervención social con jóvenes inmigrantes extutelados por el Servicio de Protección de Menores. Documentos de Trabajo Social. 2010;47:134-43.
- Registro de menores extranjeros no acompañados. Capítulo 3. Fiscales coordinadores y delegados para materias específicas. Extranjería. En: Fiscalía General del Estado. Memoria de 2020. [Internet.] Madrid: Fiscalía General del Estado; 2020. p. 881-8. Disponible en: https://www.fiscal.es/memorias/memoria2020/FISCALIA_SITE/recursos/pdf/capitulo_I II/cap_III_4_7.pdf
- Ceriani Cernadas P. Los derechos de los niños y niñas migrantes no acompañados en la frontera sur española. [Internet.] Madrid: UNICEF Comité Español; 2019 [consultado 5 de marzo de 2021]. Disponible en: https://www.unicef.es/sites/unicef.es/files/recursos/informe-ninos-migrantes-no- acompanados.pdf
- Perazzo Aragoneses C, Zuppiroli J. Los más solos. Save the children. [Internet.] 2018 [consultado 5 de marzo 2021]. Disponible en: https://www.savethechildren.es/sites/default/files/imce/los_mas_solos_vok.pdf
- Vargas J. Menores migrantes: Los hijos e hijas de nadie. publico.es [periódico digital] 26 de febrero de 2019 [Consultado el 28 de Enero de 2020]. Disponible en: https://www.publico.es/sociedad/menas-menores-extranjeros-no-acompanados- menores-migrantes-hijos-e-hijas-nadie.html
| Fecha de recepción: 16 de junio de 2021 | Fecha de aceptación: 22 de septiembre de 2021 |
| Editor responsable: Juan Antonio García Pastor | |



