Javier Segura del Pozo. Subdirección General de Prevención y Promoción de la Salud. Ayuntamiento de Madrid.
Para contactar:
Javier Segura del Pozo. [email protected]
¿Cómo definimos el trabajo comunitario? ¿Qué es y qué no es «comunitario»? ¿Es todo aquello que no es ni individual ni grupal? ¿«Comunitario» es lo que se hace fuera del centro de salud? ¿Hay actividades individuales que pueden considerarse comunitarias? ¿Hay actividades fuera del centro de salud que no se pueden considerar comunitarias? ¿Cuándo se puede considerar comunitaria una actividad grupal? ¿Cuando se realiza fuera del centro de salud?
Estas cuestiones y otras han sido centrales en el aprendizaje colectivo al que nos hemos enfrentado durante el proceso de reorientación comunitaria de los centros municipales de salud comunitaria de Madrid1,2. Nuestra experiencia nos ha llevado a revisar el clásico esquema de individual-grupal-comunitario que nos sirvió para arrancar, pero que al enfrentarlo con la realidad de nuestra práctica ha mostrado su insuficiencia para ser operativo y discriminante, y que incluso ha generado cierta confusión, malentendidos y obstáculos en el aprendizaje. Principalmente, el malentendido del lema «de las batas a las botas» como una censura al trabajo de consulta e intramural (en el centro de salud).
Partiendo de una revisión del uso de este esquema en la Medicina Familiar y Comunitaria3, Atención Primaria4, Trabajo Social y Psicología Social5, se acaba proponiendo uno nuevo a partir de tres dimensiones: perspectiva, encuadre y ámbito, que definen respectivamente la MIRADA, las REGLAS y el LUGAR de la acción (ver el texto completo de la revisión y propuesta en el blog Salud pública y otras dudas6).
| Figura 1. Representación de las tres dimensiones (perspectiva, encuadre y ámbito) y sus respectivas categorías, para discriminar y cartografiar la acción comunitaria desde dispositivos de salud |
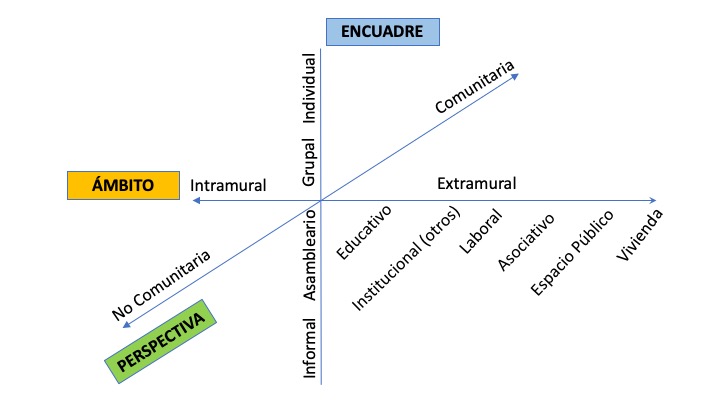 |
La perspectiva se refiere al tipo de MIRADA utilizada a la hora de trabajar en un encuadre y un ámbito determinado, analizar un problema u oportunidad de salud y proponer una acción para abordarlo. Determina en qué elementos se fija y en cuáles no. La mirada está relacionada con el referente epistemológico, con la concepción de salud y enfermedad, con lo que se considera procedente o improcedente en la práctica profesional, con su modelo ético y con la magnitud del campo de decisión que se deja al no profesional (personas usuarias o del vecindario). Cada perspectiva tiene un tipo de herramientas o metodologías de análisis e intervención asociadas. Asimismo, ciertas perspectivas privilegian encuadres y ámbitos de trabajo específicos.
En lo que nos atañe, diferenciaremos principalmente dos tipos de perspectivas:
- Perspectiva comunitaria: contextualiza los problemas, conductas u oportunidades de salud, aunque se presenten como individuales o grupales, en la realidad de la comunidad donde viven o trabajan las personas y en sus determinantes psicosociales y ambientales. Tiene en cuenta este contexto a la hora de analizar el problema o situación, así como a la hora de proponer soluciones o acciones para mejorar la salud. Es una mirada holística que evita el reduccionismo (médico, psicológico o social) y especialmente la medicalización de lo social, aunque pretenda proponer soluciones concretas y específicas a la persona que demanda.
- Perspectiva no comunitaria: apenas considera el contexto de la persona o el grupo que atiende. Tiene como referente epistemológico la historia natural de la enfermedad: los problemas son individuales, universales y fundamentalmente biológicos. Hay que encontrar qué ha fallado en el sistema anatómico-fisiológico del cuerpo de una persona. Los remedios también son individuales, biológicos y universales. Es una visión asocial y abiográfica que no considera la determinación social de la enfermedad o la historia y características de la persona, más allá del interés por sus antecedentes familiares (en busca de explicaciones genéticas), sus conductas de salud y la capacidad para entender los consejos dictados para cambiarlos.
El encuadre es definido por las REGLAS espacio-temporales que determinan la relación del profesional con la población que atiende. Define quién o quiénes se juntan con quién o quiénes, dónde, durante cuánto tiempo y cuántas veces, para hacer el qué. Los encuadres formales más claros (más reglados) son los individuales y los grupales. Pero existen otros encuadres que no son individuales ni grupales, bien por abarcar un número de personas que superan un grupo, que podríamos denominar como encuadre asambleario, o bien por su informalidad (encuadres informales). Trabajar en la informalidad es muy importante en la acción comunitaria: saber organizar y acompañar en un paseo saludable, saber acercarse a un banco para ganarse la confianza de los jóvenes allí sentados, saber trabajar en una plaza, un parque, un mercado o en una fiesta local. Es decir, acercarse con otros lenguajes y actitudes a los espacios de la vida cotidiana del barrio. Trabajar en la informalidad no implica no usar un método. El arte se mueve muy bien en la informalidad al desafiar lo procedente, usar lenguajes universales inclusivos y estimular la creatividad e innovación social.
El ámbito se refiere al LUGAR o escenario donde se lleva a cabo la actividad. Una de las confusiones más frecuentes es considerar que lo comunitario es todo lo que no es ni individual ni grupal (lo que no se hace ni en una consulta ni en un grupo o taller), y especialmente lo que se hace fuera del centro. Se confunde, pues, perspectiva (comunitaria) con encuadre (el que no sea individual ni grupal) y con ámbito (extramural). Este eje del ámbito tendrá, por lo tanto, dos categorías básicas: ámbito intramural y ámbito extramural.
- Ámbito intramural: es el del centro de salud o dispositivo donde trabajamos y desde donde ofrecemos nuestros servicios. Es «el adentro» en relación con un «afuera» que se mueve con otras lógicas. Es un espacio, en principio, diseñado para facilitar nuestro trabajo: lugar para la recepción, lugar para la espera, lugar para la consulta, lugar para la reunión, etc.
- Ámbito extramural: se define simplemente por ser «el afuera»; por ello, abarca ámbitos muy diversos que debemos diferenciar. Es un espacio menos controlado por nosotros y nosotras, no se rige por nuestras normas ni nuestros tiempos. No es del dominio de nuestra institución. No es el espacio que nos inviste (con la bata y la autoridad correspondiente). Estamos en territorio ajeno, incluso a veces lo sentimos como hostil. Nos sentimos vulnerables. Pero el afuera no siempre es la calle. Podemos diferenciar entre:
1. Ámbitos institucionales: educativo (formal e informal), laboral, penitenciario, de otras instituciones (sociosanitarias, deportivas o culturales).
2. Ámbitos asociativos (los lugares del vecindario organizado).
3. Ámbitos de coordinación (cruce de saberes profesionales) o de participación (cruce entre saber lego y saber profesional).
4. Ámbitos del espacio público (calle, plaza, parque, etc.).
5. Vivienda y portal (ámbito privado).
El entrecruzamiento de estas tres dimensiones nos da una rejilla sobre la cual podemos situar las principales actividades y configurar una cartografía comunitaria o, mejor dicho, una cartografía de lo comunitario y lo no comunitario. Por ejemplo, una «charla» en un aula de colegio, con enfoque de «instrucción sanitaria», es una actividad en un ámbito extramural, con encuadre grupal, pero probablemente sin perspectiva comunitaria.
Podemos concluir que, aunque es cierto que el trabajo comunitario también puede ser ejercido en encuadres individuales y ámbitos intramurales (siempre usando una perspectiva comunitaria), esto no es suficiente. Hay que dar un salto que implica cuatro cuestiones: salir a la comunidad, un con quién (trabajar con otros y otras), un cómo (escucha activa y protagonismo de la ciudadanía) y, sobre todo, un para qué (aumentar el control colectivo de la salud). Y esto es lo que pretende precisamente significar el lema «de las batas a las botas».
Nota
El proceso de reorientación comunitaria de los Centros Madrid Salud (CMS) del Ayuntamiento de Madrid se inició en 2008. Después de una fase de diagnóstico y definición (2008-2010), se concretó en el proyecto Estrategia Gente Saludable (2010-2015). Este fue redefinido en el marco del Plan Madrid, Ciudad de los Cuidados (2015-2019) y el encargo de profundizar la perspectiva comunitaria, desarrollándose como Estrategia Barrios Saludables (2015-2019) y renombrándose los centros como Centros Municipales de Salud Comunitaria (CMSc). En el momento de redactar este editorial (9 de octubre de 2019), se desconoce si el nuevo equipo de gobierno municipal seguirá apostando por esta orientación comunitaria de las CMSc.
BIBLIOGRAFÍA
- Barrios Saludables: la estrategia municipal de promoción de la salud. Madrid Salud. [Internet.] Madrid: Ayuntamiento de Madrid; 2017. Disponible en: http://madridsalud.es/pdf/publicaciones/saludpublica/BARRIOS_SALUDABLES_2018.pdf)
- Entrevista a Javier Segura del Pozo. Blanca Botello Díaz. Comunidad. Noviembre 2017;19(3):6 ISSN: 2339-7896. Disponible en: https://comunidad.semfyc.es/entrevista-a-javier-segura-del-pozo/
- Turabián JL, Pérez Franco B. Atención médica individual con orientación comunitaria. Atención contextualizada: la figura es el fondo. Rev Clínica Electrónica en Atención Primaria. 2008:1-5.
- Sobrino Armas C, Hernán García M, Cofiño R. ¿De qué hablamos cuando hablamos de «salud comunitaria? Informe SESPAS 2018, Gac Sanit. [Internet.] 2018;32(S1):5-12. Disponible en: http://www.gacetasanitaria.org/es-de-que-hablamos-cuando-hablamos-articulo-S0213911118301547
- Bleger J. Psicohigiene y psicología institucional.Buenos Aires: Paidós; 1976.
- Segura del Pozo J. Individual, grupal y comunitario: revisando un esquema de la salud comunitaria. Blog Salud Pública y otras dudas. [Internet.] Editado en 11 entradas desde la primera del 11 de agosto de 2019. Disponible en: https://saludpublicayotrasdudas.wordpress.com/2019/08/11/individual-grupal-y-comunitario-revisando-un-esquema-de-la-salud-comunitaria/



