Helena Molina Raga. Centro de Salud de Alboraia. Valencia. España.
Esther Triviño Triviño. Asamblea Local de Valencia de la Cruz Roja Española. Valencia. España.
Verónica Hermoso Villar. Asamblea Local de Valencia de la Cruz Roja Española. Valencia. España.
Remei Raga Marí. Centro de Salud República Argentina. Valencia. España.
Amparo Pérez Benajas. Asamblea Local de Valencia de la Cruz Roja Española. Valencia. España.
Para contactar:
Helena Molina Raga. hemolira@gmail.com
RESUMEN
La soledad y el apoyo social deficiente están reconocidos como predictores de morbimortalidad. Cuando una persona mayor vive sola y no recibe soporte familiar ni social para corregir desviaciones en su autocuidado, se produce una sobreutilización de servicios sanitarios y, posiblemente, un aumento de los ingresos hospitalarios.
En 2018, el Consell de Salut del Centro de Salud (CS) República Argentina de Valencia realizó un estudio piloto de detección y abordaje de soledad no deseada en las personas del barrio en el que se estableció que un 45% de las personas que vivían solas y eran mayores de 75 años tendrían un posible diagnóstico de aislamiento social.
Objetivos: implementar una red comunitaria de voluntariado de acompañamiento-vigilancia en autocuidados para personas mayores con aislamiento social en el área del CS República Argentina, con el soporte del «Programa de acompañamiento en salud constante» (PASC) de la Cruz Roja, en colaboración con el centro de salud, y estudiar la relación entre soledad y salud.
Métodos: mediante un diseño escalado de detección y diagnóstico de aislamiento social, con la participación de técnicos de la Cruz Roja, profesionales del centro de salud y la colaboración de voluntariado de acompañamiento a personas mayores participantes.
Resultados: en 7 meses 1.200 personas fueron sensibilizadas de forma directa sobre la soledad y 49 voluntarios del barrio desarrollaron labores de acompañamiento y asistencia a talleres formativos y lúdicos. Los profesionales sanitarios analizaron 216 casos: 149 (69%) no se sintieron solos y 67 (31%) fueron diagnosticados de aislamiento social (código correspondiente a V64.01 según CIE-9). Participaron en el proyecto 54 personas (25%). Existe asociación entre la escala de detección de la soledad existencial (EDSOL) y la participación en el proyecto. La sensación de soledad no deseada presenta correlación positiva con problemas de movilidad, cronicidad y una tendencia de asociación con otras variables de salud (consumo elevado de fármacos, percepción negativa de calidad de vida, etc.).
Conclusiones: las intervenciones comunitarias promovidas desde el centro de salud sobre personas que viven solas contribuyen al abordaje del aislamiento no deseado y a su vez generan un barrio más solidario.
Palabras clave: envejecimiento, soledad, voluntariado, calidad de vida.
CONSTANT HEALTH ACCOMPANIMENT PROGRAMME. Involving the community to generate a network of volunteers
Abstract
Loneliness and poor social support are widely recognized as predictors of morbidity and mortality. When an elderly person lives alone and does not receive family or social support to correct minor deviations in basic self-care processes, this leads to overuse of health services and possibly, increased hospital admissions.
In 2018, the Consell de Salut of the República Argentina Primary Health Centre in Valencia, began a pilot study to detect and tackle unwanted loneliness in people from the neighbourhood, in which it was established that 45% of people aged over 75 years old who lived alone may be diagnosed with social isolation.
Objectives. To establish a community network of accompanying-surveillance volunteers in self-care for socially isolated elderly people in the area of the República Argentina Primary Care Centre with the support of the Red Cross Constant Health Accompaniment Programme. The specific objective is to study the relationship between loneliness and health.
Methods. Using a scaled design for the detection and diagnosis of social isolation, with the participation of the Red Cross technicians, professionals from the health center, and the collaboration of volunteer support for elderly participants.
Results. Over seven months a total of 1200 people have been directly made aware about loneliness and 49 volunteers from the neighbourhood performed accompaniment work and attended training and recreational workshops. Health professionals analyzed 216 cases, of which 149 (69%) did not feel alone and the remaining 67 (31%) were diagnosed with social isolation (code V64.01 according to ICD-9). A total of 54 (25%) agreed to take part in the project. An association was observed between the scale for detection of existential loneliness (EDSOL) and participation in the project. The feeling of unwanted loneliness correlates positively with mobility problems, chronicity and a tendency of association with other health variables such as high consumption of drugs and negative perception of quality of life.
Conclusions. Community interventions promoted by the Primary Health Centre on people who live alone contribute to tackling unwanted isolation, which at the same time generates a more supportive neighbourhood.
Keywords: Aging, Loneliness, Quality of Life, Volunteering.
|
INTRODUCCIÓN
Según un estudio de la Sociedad Española de Gerontología de 2010, realizado con personas de más de 64 años en España y Suecia, la evolución de la estructura poblacional urbana muestra un incremento de población mayor que envejece sola en su domicilio con características y patrones individuales1 de transición de la independencia a la dependencia, es decir, las necesidades se van detectando paulatinamente y comienzan de forma distinta en cada persona. En estos casos, un desamparo (carencia de servicios apropiados a las necesidades detectadas) en la atención a la soledad puede desembocar en aislamiento social, considerando aislamiento social como problemas relacionados con la falta de apoyo primario, con el entorno social y entorno cultural.
El aislamiento social puede llevar asociado un desequilibrio en la utilización de los servicios sanitarios. Cuando la persona mayor se siente sola y no recibe soporte familiar ni grupal, pueden coexistir patrones de desamparo con sobreutilización de los servicios sanitarios. Este desequilibrio ocasionaría el uso de los servicios de salud para corregir pequeñas desviaciones en procesos básicos del autocuidado básico, actividad física saludable, nutrición o el uso de fármacos.
La desigualdad en el uso de los servicios sanitarios relativa a la necesidad de los mismos es un punto de debate para la economía de la salud. Doheni et al. demuestran en un estudio realizado en la región de Estocolmo en 2019 que el uso de los servicios de urgencia está asociado significativamente a pacientes mayores con deficientes condiciones sociales, lo que sugiere que la organización de los cuidados sanitarios de mayores debe analizarse para cubrir sus necesidades en otros niveles de atención2. Asimismo, Gallo y Molina describen la deficiencia en autocuidados de la salud como una consecuencia de la soledad no deseada en un estudio de 20153.
Los sistemas sanitarios absorben el envejecimiento poblacional con estrés en sus infraestructuras que intentan dar soluciones a necesidades nuevas, sin conseguirlo o a un coste excesivo. El informe SESPAS 2018 señala: «se deben establecer mecanismos de coordinación que faciliten el trabajo multinivel e intersectorial. La implementación local debe avanzar en la promoción de la participación ciudadana y la salud comunitaria, más allá de la elaboración del mapa de recursos»4.
Existen diversas razones que justifican un abordaje diferente entre aislamiento social y envejecimiento. Por una parte, el aislamiento social provoca mayor gasto innecesario, se asocia con un aumento de la tasa de readmisión en los hospitales5, con un retardo en obtener la asistencia médica necesaria6 y a la hora de recibir servicios sanitarios en el domicilio7. Los mayores que viven solos tienen menos probabilidades de tener cuidados sanitarios adecuados8.
Además, las personas con discapacidad y deterioro cognitivo pueden tener peor acceso a servicios sanitarios y desigualdades en cuidados de la salud9.
Por otra parte, es preciso atender la necesidad de individualización de los cuidados que requieren los mayores con soledad no deseada.
La soledad es un predictor significativo de pérdida de apetito y riesgo de desnutrición. Los mayores que viven solos reducen el número de comidas diarias y su consumo de proteínas, frutas y hortalizas es significativamente menor que el de las personas que viven en un entorno familiar. Los resultados indican que es necesario trabajar para mejorar la protección de las personas mayores de forma individualizada.
Conviene también tener en cuenta que la polifarmacia podría ocasionar daños para los mayores con soledad no deseada en la intención de ayudarlos.
Dado que la polifarmacia es común en las personas ancianas, los problemas relacionados con la medicación (PRM) son frecuentes y peligrosos10. Está demostrado que la población de este grupo de edad toma un promedio de 2-9 medicamentos al día y que la prevalencia de medicación inapropiada es del 11-60%11. Asimismo, la polifarmacia hace difícil la adherencia a la medicación, con una reducción de la eficacia y disminución del control de enfermedades crónicas.
Para mejorar el cumplimiento terapéutico de personas ancianas y solas, es esencial identificar qué impide la adherencia, incluyendo sus preocupaciones y actitudes hacia los medicamentos12.
El sistema sanitario debería estar preparado para el diagnóstico de la soledad no deseada como un riesgo para la salud. Un estudio de la Universidad de Cornwell informó de que dos variables, la desconexión y el aislamiento percibido, tienen una asociación evidente con tasas más bajas de salud física y mental en los adultos mayores13. También con peores resultados cardiovasculares y de salud mental. Una revisión sistemática de las consecuencias para la salud pública del aislamiento social y la soledad demuestran que las estrategias de prevención deben desarrollarse en los sectores público y voluntario, utilizando un enfoque basado en la evidencia14.
Abordajes para la solución del problema
En 2015, la Organización Mundial de la Salud (OMS)15 dio una visión global de las nuevas expectativas de abordaje, derribando estereotipos con respecto a la evolución social del envejecimiento, describiendo los nuevos retos a los que se enfrentan los agentes sociales y sanitarios e incidiendo en recomendaciones de políticas de integración sociosanitarias diseñadas para adaptar los programas sociosanitarios a las capacidades de las personas mayores (tabla 1).
| Tabla 1. Recomendaciones de políticas de integración sociosanitarias de la Organización Mundial de la Salud |
| Adaptar las actuaciones al nivel de capacidad individual |
| Implementar proyectos sociosanitarios de salud integrada |
| Implementar programas de ayuda al autocuidado empoderando al paciente en su propia responsabilidad en la salud |
| Apoyar el envejecimiento en el domicilio |
| Transformar los servicios: implementar servicios amigables y cercanos |
|
Tranformar el cuerpo de trabajadores
|
| Transformación de los servicios de salud |
| Nuevos sistemas de financiación para un envejecimiento saludable |
| Reestructurar los objetivos de las investigaciones en envejecimiento |
| Convertir los cambios en abordables y sostenibles |
La OMS extiende sus recomendaciones sobre sistemas integrados de salud en un informe del año 201616, donde refuerza la idea del necesario viraje de las políticas estratégicas nacionales hacia sistemas integrados de salud sociosanitaria.
Desde entonces muchos son los trabajos que han sido publicados en este campo, donde han intervenido diferentes actores que inciden en empoderar a los mayores con soledad no deseada, llevar la salud al domicilio, incorporar estrategias para preservar las capacidades de las personas ancianas y elaborar marcos de evaluación de la calidad y la efectividad de estos programas17.
En este marco de prioridades muchos programas incorporan una red de voluntariado que da un soporte social y que palía la desintegración de la familia tradicional, así como la evolución individualista de las sociedades urbanas18-24.
Finalmente, la Federación Internacional de la Cruz Roja publicó en el año 2013 un documento marco con las recomendaciones de los programas de voluntariado para atender las necesidades de envejecimiento de la población diferenciando entre la actividad de un voluntario de acompañamiento y los trabajadores especializados que atienden a personas mayores, y destacando la importancia de las relaciones del voluntario con otros agentes implicados en el programa, así como la importancia del papel del voluntario para crear un tejido social estable en los ámbitos urbanos25.
La Cruz Roja Española desarrolla desde 2014 el programa «Salud constante y envejecimiento saludable», en el que los voluntarios ejercen una labor de acompañamiento social y ayudan en tareas de vigilancia, alertas y empoderamiento en autocuidados de la salud y socialización de las personas ancianas, de la misma forma que una red vecinal activa.
OBJETIVOS
Objetivo general del PASC
- Crear una red comunitaria de voluntarios de acompañamiento-vigilancia en autocuidados para personas mayores que viven solas en el área de influencia del CS República Argentina con el soporte de la Cruz Roja, implicando a agentes intersectoriales.
Objetivos específicos del PASC
- Coordinar la revisión de todas las personas ancianas que viven solas con los profesionales del centro de salud en el área de acción e identificar a aquellas personas mayores con aislamiento social antes de la puesta en marcha del programa.
- Analizar las relaciones entre soledad y aislamiento social con carácter previo y a los 7 meses de la puesta en marcha del programa.
- Conocer la aceptación de un programa voluntariado de acompañamiento y empoderamiento en salud por parte de las personas aisladas socialmente al inicio y a los 7 meses de la puesta en marcha del programa.
- Analizar el aislamiento social como predictor del estado de salud de la persona mayor a los 7 meses de la puesta en marcha del programa.
MÉTODOS
Intervención comunitaria en salud a través de voluntariado y el apoyo entre iguales. El proyecto consistió en el desarrollo en un centro de salud de Valencia de un sistema de escalado de detección y diagnóstico de aislamiento social. Al mismo tiempo se realizó una campaña de sensibilización vecinal, con el objetivo de formar un equipo de voluntarios de acompañamiento y empoderamiento en autocuidados de la salud. Para llevarlo a cabo se contó con dos técnicos de la Cruz Roja que trabajaron coordinadamente con los agentes sociales del barrio y con los profesionales del centro de salud en ciclos escalados de mes a mes, hasta llegar al objetivo en 12 meses de trabajo.
Determinación de la línea de base del proyecto
En agosto de 2018, el Consell de Salut del CS República Argentina promovió un estudio de detección y abordaje de la soledad no deseada en las 18.930 personas del barrio, de las cuales 2.146 eran mayores de 75 años y un 25,7% vivían solas en sus domicilios.
Con el objeto de establecer la línea base del proyecto, se realizó previamente un cribado de soledad en dos cupos médicos de 111 pacientes de ambos sexos mayores de 75 años que vivían solos según el sistema de identificación de pacientes (SIP). De los mayores de 75 años que vivían solos, 50 (45%) serían diagnosticados de aislamiento social por su médico. De esta forma, la línea base del proyecto se establecía en 260 pacientes susceptibles de diagnóstico de aislamiento social.
- Método
El proyecto se estructuró en tres conductores (llamamos conductores a las estrategias que llevan a conseguir el objetivo), y cada conductor tiene definidos unos indicadores de calidad que monitorizan la evolución del proyecto. Los tres conductores se movieron en un sistema scale-up de implantación con escalados mensuales, es decir, cada mes se introducían al programa pacientes que cumplían con los criterios de inclusión y aceptación para participar en el proyecto, entrando cada mes pacientes de un cupo médico diferente, hasta llegar a un total de 12 meses. Este sistema de escalado del proyecto permitió la incorporación completa de los/las pacientes de todos los cupos médicos del centro de salud en 12 meses.
En cada escalado se analizaron los resultados logrados.
Los tres conductores del PASC fueron los siguientes:
Conductor 1: creación de una red comunitaria vecinal mediante la implicación de agentes intersectoriales (figura 1).
Los agentes intersectoriales implicados fueron agentes municipales (bibliotecas y centros municipales de consumidores, Universidad Popular, colegios e institutos), entidades sin ánimo de lucro, entidades religiosas (parroquias y Cáritas), colectivos específicos de mayores, asociaciones de vecinos, junta municipal y comercios del barrio. El Consell de Salut del centro de salud actuó como mesa base de comunicación bidireccional del proyecto con asociaciones del barrio.
La Cruz Roja fue la entidad encargada de seleccionar y dar la formación a aquellas personas que quisieron ser voluntarias del programa, realizando entrevistas personalizadas iniciales, firmas de compromisos de actividad voluntaria, el curso de incorporación a la entidad (formación básica institucional en principios y valores del voluntariado) y un curso específico de cinco módulos de preparación para el PASC.
Se realizaron actividades de capacitación en salud (actividades guiadas con el objetivo de empoderamiento en autocuidados de la salud), actividades comunitarias de sensibilización (exposición pública de objetivos del proyecto), talleres dinamizadores de la red social (actividades guiadas para motivar y dinamizar un barrio solidario), charlas informativas y actividades puerta a puerta (sensibilización personalizada en establecimientos abiertos al público).
Se utilizó para el acercamiento comunitario a los vecinos:
- Aplicación móvil (App), que permitió la inscripción como socio o voluntario mediante el teléfono móvil.
- Diseño gráfico con imagen identificativa del proyecto, con un libro explicativo para prescriptores, dípticos para ciudadanos, adhesivos identificadores de colaboradores y carteles de llamamiento.
- Lema: «Personas que ayudan a personas hacen seres humanos extraordinarios».
- Campaña de verano: «Por un barrio solidario, hazte voluntario».
- Campaña otoño: «Necesitamos más voluntarios como tú».
| Figura 1. Creación de una red comunitaria vecinal mediante la implicación de agentes intersectoriales |
 |
|
App: aplicación; CAP: centro de Atención Primaria. |
Conductor 2: diseño de un procedimiento de coordinación CS República Argentina-Cruz Roja.
Los profesionales sanitarios detectaron y diagnosticaron de aislamiento social (código V62.04 de CIE-9) mediante la escala de detección de la soledad existencial EDSOL26-28. Esta escala se basa en cuatro preguntas que evalúan: soledad percibida («¿Últimamente se ha sentido solo?»), soledad valorada («¿En qué medida se ha sentido solo?»), compañía disfrutada («En general, ¿disfruta de la compañía, contacto o relación con los demás?») y soledad demostrada («¿Consideras que el paciente tiene signos externos de soledad?»). Los pacientes son diagnosticados de aislamiento social cuando obtienen 8 o más puntos.
Una vez efectuado el diagnóstico, el paciente fue invitado a participar en el programa firmando la hoja de consentimiento que permitió crear un fichero de datos de salud para elaborar un plan personalizado de intervención (PPI) de la Cruz Roja para cada persona mayor en aislamiento.
Cada profesional sanitario del CS completó la información de parámetros de salud y vulnerabilidad social correspondiente a su ámbito de actuación.
- Médicos/as: criterios del paciente crónico complejo (que coinciden con los criterios de inclusión para la participación en el proyecto), aquel con al menos 5 de los siguientes 11 criterios:
- Edad de 75 o más años.
- Cuatro o más patologías crónicas.
- Toma de cinco o más fármacos.
- Índice de Barthel de 0 a 55 puntos.
- Índice de Pfeiffer de 5 o más puntos.
- Dos o más ingresos por exacerbación de patología crónica en el último año.
- Tres o más visitas a urgencias hospitalarias en el último año.
- Vive solo o con cuidador de capacidad limitada.
- Una caída o más en el último año que ha requerido atención.
- Dificultad en el desplazamiento.
- Enfermería: escalas de déficit nutricional (Mini Nutricional Assessment [MNA]), riesgo de caídas (escala de Tinetti), uso de medicación (programa REFAR) y de deterioro cognitivo (test de Pfeiffer).
- Trabajadora social del centro de salud: vulnerabilidad social (escala de valoración sociofamiliar de Gijón), movilidad (índice de Barthel), carga de los cuidadores (escala de Zarit), escala de calidad de vida (Q36) y escala de soledad de la Universidad de California Los Ángeles (UCLA).
Se utilizó para el registro de estos datos una App con datos encriptados que permitió crear un fichero inmediato para que el tiempo de incorporación de la persona mayor en aislamiento al programa fuera de no más de 1 mes desde que se realizó el diagnóstico (figura 2).
| Figura 2. Pasos en el proceso de incorporación al programa |
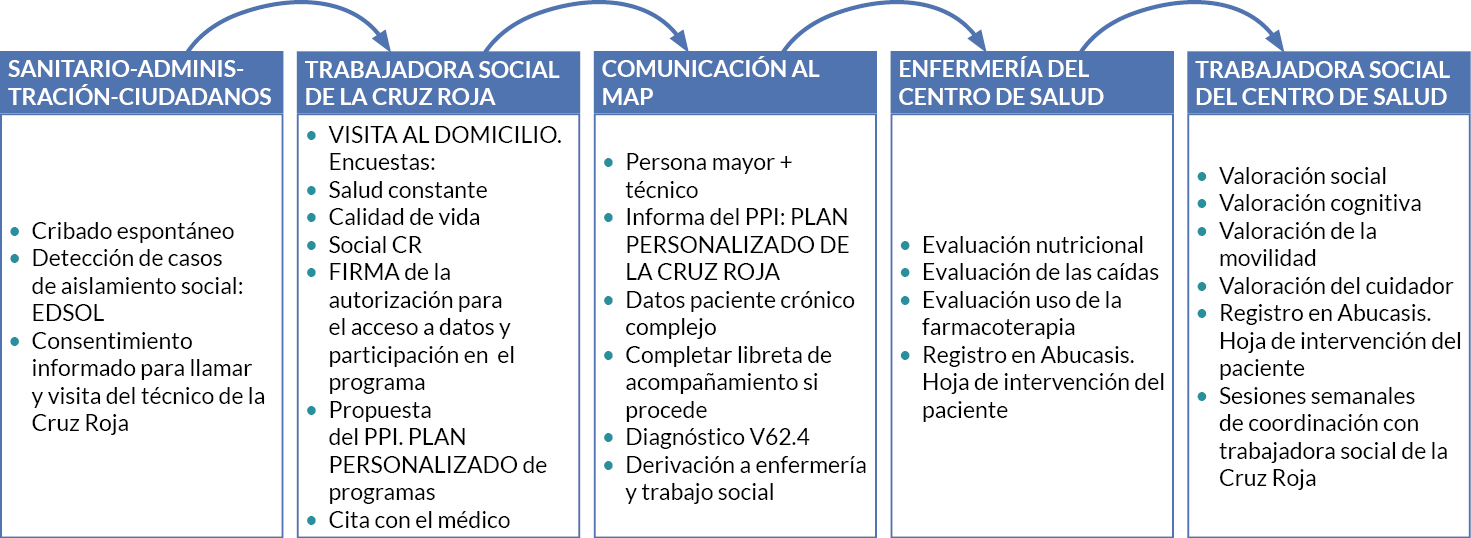 |
|
EDSOL: Escala para la detección de la soledad existencial; MAP: médico/a de Atención Primaria; CS: centro de salud; PPI: planes personalizados de intervención |
Conductor 3: implantación de una red logística de formación y actividad de voluntarios que desarrollaron los planes personalizados de intervención (PPI) de la Cruz Roja de cada persona mayor mediante:
- Acompañamiento en salud constante con labores de empoderamiento en el autocuidado de la salud.
- Ayuda complementaria de acompañamiento puntual a los servicios médicos o administrativos.
- Llamadas de proximidad.
- Red social de mayores.
- Integraciones en los servicios del barrio.
- Promoción del trato adecuado.
- Atención a personas cuidadoras.
Los voluntarios utilizaron una herramienta digital móvil para registrar las actuaciones diarias e informar a los técnicos del programa de las incidencias posibles. Cada visita llevó consigo una actividad de empoderamiento en autocuidado de la salud y la evaluación de la progresión de la persona mayor.
Análisis estadístico
Para establecer la significación de las asociaciones entre variables cualitativas, se ha empleado el test Chi cuadrado y el test de Fisher exacto, calculados con el programa estadístico R.
RESULTADOS
Creación de una red de voluntariado
Los resultados se refieren a los 7 meses de la intervención (septiembre de 2019).
- Se realizaron un total de 120 reuniones entre asociaciones, instituciones y centros formativos.
- Se fomentó la creación de una red comunitaria vecinal de voluntarios, con 49 voluntarios incorporados e inscritos y asignados a una modalidad de puesto de acción voluntaria (logístico, administrativo, acompañamiento semanal o puntual, llamadas de proximidad, agente de sensibilización).
- Se realizaron 23 reuniones, en las que se hizo seguimiento de la actividad, control de informes, incidencias y chequeo de la plataforma de volcado de datos.
Coordinación de la detección de aislamiento social con el centro de salud
Trascurridos 7 meses del inicio del proyecto, 216 personas mayores que vivían solas (49% de la línea base) se cribaron mediante la escala de soledad EDSOL (figura 3).
Durante este tiempo se realizó la detección en 6 de los 10 cupos médicos que hay en el CS.
Análisis de las relaciones entre soledad y aislamiento social
De las 216 personas mayores que vivían solas y que fueron entrevistadas, 149 (69%) no se sintieron solas (menos de 9 puntos en la escala EDSOL) y 67 (31%) fueron diagnosticadas de aislamiento social (9 puntos o más en la escala EDSOL) (figura 3).
| Figura 3. Resultados escala EDSOL soledad |
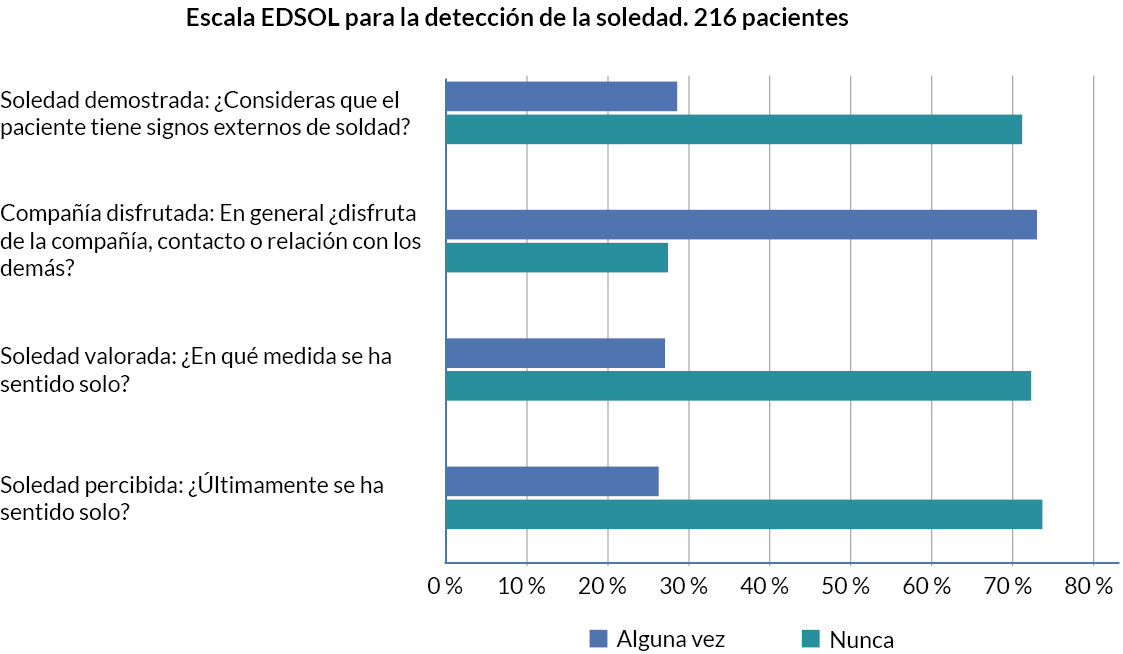 |
Aceptación del PASC
El 61% de los mayores con soledad no deseada diagnosticados de aislamiento social aceptaron el programa de actividades. La asociación entre soledad y aceptación del programa es significativa (p < 0,05) en todas las preguntas de la escala EDSOL.
Por el contrario, un 39% de las personas ancianas con aislamiento social no aceptaron la participación en el programa.
Relación entre el estado de salud y el aislamiento social
Los resultados de este proyecto, tras los 7 meses de duración, indican que podría existir una asociación positiva entre el aislamiento social y los parámetros de salud referidos a cronicidad (al menos 5 de 11 características del paciente crónico complejo), con una p = 0,0381 y n = 30, pero no se evidencia asociación con:
- El uso de fármacos (cinco o más medicinas crónicas), con una p = 0,11 y n = 30.
- La movilidad (si hay dificultad en el desplazamiento), con una p = 0,0784 y n = 30.
- La calidad de vida percibida (SF-36), con una p = 0,1098 y n = 28.
DISCUSIÓN
Es difícil encontrar programas de intervención de voluntariado en terreno con participación comunitaria altamente aceptada por la población que vive en soledad, previamente detectada, que ofrezcan una aproximación a parámetros objetivables para medir su efecto en el sistema sanitario y, más concretamente, en economía de la salud.
En un estudio de 2004, en el área hospitalaria de Toronto, se calculaba en 6,84 dólares de retorno por dólar invertido en el voluntariado hospitalario29.
El British National Health System (NHS) valora la labor positiva del voluntariado en términos de incremento de productividad y calidad de las organizaciones, al mismo tiempo que se incrementan las habilidades de los individuos. Este incremento de productividad es estimado en un 24-41% en la organización que incorpora voluntariado en sus procesos30.
Según nuestra experiencia en este proyecto con la presencia de voluntariado, podemos plantear para la evaluación de los resultados potenciales distintos indicadores. Por una parte, a nivel individual, con mejoras en salud (menor polifarmacia, movilidad, calidad de vida percibida) de las personas mayores en el aislamiento social. Por otra parte, la medición del trabajo en equipo de los profesionales de la salud, la identificación rápida de personas que viven solas, la formación en el manejo de herramientas digitales para identificar pacientes, la mejor comunicación de los profesionales a la hora de detectar casos complejos, la apertura de las instalaciones a los voluntarios, facilitando una mejor inserción en el sistema de salud, la aproximación de las orillas de la brecha entre cuidados sociales y cuidados de salud.
La valoración del voluntariado en las organizaciones de salud no debe realizarse solo en parámetros de salud, sino también en indicadores de calidad y productividad de centro.
Las fortalezas principales del proyecto son: el abordaje integral del aislamiento social desde el sistema sanitario, en concreto la Atención Primaria, y la implicación de la comunidad como elemento indispensable para su desarrollo.
En este proyecto no se ha profundizado en las razones de la no voluntad de participación de aquellas personas mayores que rechazaron participar, pudiendo ser de interés este aspecto en futuros estudios.
Las intervenciones comunitarias para generar un barrio solidario con las personas que viven solas tienen mucha aceptación. Los voluntarios se mantienen fieles al proyecto y participan en todas las actividades formativas. Estamos previniendo la soledad futura desde la perspectiva de la solidaridad.
El Consell de Salut puede ser el órgano que agrupe intersectorialmente a todos los agentes activos del barrio que quieran participar, estar informados o transmitir información de todas estas actividades.
La potenciación de las redes de complicidad y objetivos comunes entre asociaciones, servicios públicos y privados del barrio amplía las posibilidades de dinamización del voluntariado del proyecto afianzando la red grupal.
El aislamiento social es una «soledad invisible» etiquetada en la CIE-9. Esta soledad no deseada está vinculada con la cronicidad, uso de polifarmacia, baja movilidad y calidad de vida percibida disminuida. Son personas mayores con dificultad para participar en actividades de socialización con autonomía, que necesitan acompañamiento para socializarse. Llamamos a esta soledad «invisible» porque no se manifiesta directamente, sin embargo, existe y puede diagnosticarse con los métodos empleados en este trabajo. Esta soledad está ligada al empeoramiento de la salud y no disponemos todavía de los datos que puedan confirmar que la red de acompañamiento en salud constante mejora los parámetros de salud y reduce estancias hospitalarias.
El avance del programa detecta nuevas líneas de trabajo, como superar el rechazo inicial al proyecto de acompañamiento en un 31% de los casos detectados.
El lema del programa «Personas que ayudan a personas hacen seres humanos extraordinarios» se ve reflejado en los resultados preliminares al conseguirse una incorporación paralela de voluntarios del barrio y usuarios diagnosticados por los profesionales del centro de salud.
BIBLIOGRAFÍA
-
Del Barrio E, Castejón P, Sancho M, Tortosa MA, Sundström G, Malmberg B. La soledad de las personas mayores en España y Suecia: contexto y cultura. Revista Española de Geriatría y Gerontología. 2010;45:189-95.
-
Doheny M, Agerholm J, Orsini N, Schön P, Burström B. Socio-demographic differences in the frequent use of emergency department care by older persons: a population-based study in Stockholm County. BMC Health Services Research. 2019;19:202.
-
Gallo J, Molina MJ. Factores que inciden en la soledad residencial de las personas mayores que viven solas. Gerokomos. [Internet.] 2015;26(1):3-9. [Citado el 11 de mayo de 2020.] Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1134-928X2015000100002&lng=es
-
Botello B, Cubillo J, Gea V, March S, Hernán M, Segura A. Salud comunitaria y administración local. Informe SESPAS 2018. Gac Sanit. [Internet.] 2018;32(1):1-102. [Citado el 10 de noviembre de 2019.] Disponible en: https://sespas.es/2018/11/01/informe-sespas-2018-salud-comunitaria-y-administracion-local/
-
Valtorta NK, Moore DC, Barron L, Stow D, Hanratty B. Older Adults Social Relationships and Health Care Utilization: A Systematic Review. Am J Public Health. [Internet.] 2018; 108(4): e1-e10. [Citado el 10 de noviembre de 2019.] Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5844393/
-
Sun JK, Smith J. Self-perceptions of aging and perceived barriers to care: Reasons for health care delay. The Gerontologist. [Internet.] 2017;57(2):216-26. [Citado el 26 de junio de 2019.] Disponible en: https://doi.org/10.1093/geront/gnx014
-
Evandrou M, Falkingham J, Grand JL, Winter D. Equity in Health and Social Care. Journal of Social Policy. Cambridge Unirversity Press. [Internet.] 1992;21(4):489-523. [Citado el 10 de noviembre de 2019.] Disponible en: https://www.cambridge.org/core/journals/journal-of-social-policy/article/equity-in-health-and-social-care/26C52C527037272359C3E6BA3BC76677
-
Kharicha K, Iliffe S, Harari D, Swift C, Gillmann G, Stuck AE. Health risk appraisal in older people 1: are older people living alone an «at-risk» group? Br J Gen [Internet.] 2007;57(537):271-6. [Citado el 25 de junio de 2019.] Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2043328/
-
Sakellariou D, Rotarou ES. Access to healthcare for men and women with disabilities in the UK: secondary analysis of cross-sectional data. BMJ Open. [Internet.] 2017;7(8):e016614. [Citado el 18 de agosto de 2019.] Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5629679/
-
Dagli RJ, Sharma A. Polypharmacy: A Global Risk Factor for Elderly People. J Int Oral Health. [Internet.] 2014;6(6):i-ii. [Citado el 11 de mayo de 2019.] Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4295469/
-
Park HY, Seo SA, Yoo H, Lee K. Medication adherence and beliefs about medication in elderly patients living alone with chronic diseases. Patient preference and adherence. [Internet.] 2018;12:175-81. [Citado el 10 de noviembre de 2019.] Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5790098/
-
Cornwell EY, Waite LJ. Social disconnectedness, perceived isolation, and health among older adults. J Health Soc Behav. [Internet.] 2009;50(1):31‐48. [Citado el 10 de noviembre de 2019.] Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2756979/
-
Leigh-Hunt N, Bagguley D, Bash K, Turner V, Turnbull S, Valtorta N, et al. An overview of systematic reviews on the public health consequences of social isolation and loneliness. Public Health. [Internet.] 2017;152:157-71. [Citado el 25 de junio de 2019.] Disponible en: https://www.publichealthjrnl.com/article/S0033-3506(17)30273-1/pdf
-
World Health Organisation (WHO). World Report on Ageing and Health. [Internet.] Luxemburgo: WHO; 2015. [Citado el 26 de junio de 2019.] Disponible en: https://ideas.repec.org/p/ess/wpaper/id7816.html
-
World Health Organisation (WHO) regional office for Europe. Integrated care models, an overview. [Internet.] Working document. 2016. [Citado el 18 de agosto de 2019.] Disponible en: http://www.euro.who.int/__data/assets/pdf_file/0005/322475/Integrated-care-models-overview.pdf
-
European Comission. A compilation of good practices. 2nd ed. Replicating and tutoring integrated care for chronic diseases, including remote monitoring at regional level. [Internet.] [Citado el 18 de agosto de 2019.] Disponible en: https://ec.europa.eu/research/innovation-union/pdf/active-healthy-ageing/gp_b3.pdf
-
Age UK. Integrated Care Services. [Internet.] London: Age UK; 2015. [Citado el 10 de noviembre de 2019.] Disponible en: https://www.ageuk.org.uk/contentassets/004fdd0c29354e4aae82ef1c9656b115/integrated_care_programme.pdf
-
Ploeg J, Valaitis RK, Cleghorn L, Yous ML, Gaber J, Agarwal G, et al. Perceptions of older adults in Ontario, Canada on the implementation and impact of a primary care programme, Health Teams Advancing Patient Experience: Strengthening Quality (Health TAPESTRY): a descriptive qualitative study. BMJ Open. [Internet.] 2019;14; 9 (6): e026257. [Citado el 10 de noviembre de 2019.] Disponible en: http://doi.org/10.1136/bmjopen-2018-026257
-
Kastner M, Sayal R, Oliver D, Straus SE, Dolovich L. Sustainability and scalability of a volunteer-based primary care intervention (Health TAPESTRY): a mixed-methods analysis. BMC Health Serv Res. [Internet.] 2017;17(1):514. [Citado el 25 de junio de 2019.] Disponible en: https://doi.org/10.1186/s12913-017-2468-9
-
Humphries R. Integrated health and social care in England—Progress and prospects. Health Policy (Amsterdam, Netherlands). 2015 Jul;119(7):856-9.
-
Greaves F, Pappas Y, Bardsley M, Harris M, Curry N, Holder H, et al. Evaluation of complex integrated care programmes: the approach in North West London. Intern J Integrated Care. 2013;13.
-
Mason A, Goddard M, Weatherly H, Chalkley M. Integrating funds for health and social care: an evidence review. J Health Serv Res Policy. 2015;20(3):177-88.
-
Ramic E, Pranjic N, Batic-Mujanovic O, Karic E, Alibasic E, Alic A. The effect of loneliness on malnutrition in elderly population. Medicinski Arhiv. 2011; 65:92-5.
-
Söderhamn U, Landmark B, Aasgaard L, Eide H, Söderhamn O. Volunteering in dementia care: a Norwegian phenomenological study. J Multidiscip Health. 2012;5:61-7.
-
International Federation of Red Cross and Red Crescent Societies. Community-based home care for older people: Minimum standards of home care for older people in Red Cross Red Crescent volunteer-based programming in the Europe Zone. [Internet.] [Citado el 18 de mayo de 2019.] Disponible en: http://www.ifrc.org/PageFiles/133694/community-based-homecare-older-people-minimum-standards-en.pdf
-
Dirección General de Asistencia Sanitaria. Instrumento de estratificación de la población en la Comunitat Valenciana para la atención a pacientes crónicos. Anexo I. [Internet.] Almassera: Generalitat Valenciana. Conselleria de Sanitat; 2014. [Citado el 10 de noviembre de 2019.] Disponible en: http://www.san.gva.es/documents/156344/5074523/anexo1.pdf
-
Viel S, Maté J, Mateo D, Bernaus M, Sánchez C, Martínez J, et al. Desarrollo de la escala EDSOL; para la detección de la soledad existencial en enfermos al final de la vida. Psicooncología. [Internet.] 2018;15(1):89-101. [Citado el 18 de agosto de 2019.] Disponible en: https://doi.org/10.5209/PSIC.59178
-
Viel S, Maté J, Mateo D, Bernaus M, Sánchez C, Martínez J, et al. Investigación y clínica biopsicosocial en oncología. Psicooncología. 2018; 15(1);89-101.
-
Handy F, Srinivasan N. Valuing volunteers: An economic evaluation of the net benefits of hospital volunteers. Nonprofit and Voluntary Sector Quarterly. [Internet.] 2004;33(28);28-54. [Citado el 10 de noviembre de 2019.] Disponible en: https://journals.sagepub.com/doi/pdf/10.1177/0899764003260961
-
Zamora B, Gurupira M, Rodés M, Feng Y, Hernández-Villafuerte K, Brown J, et al. The value of international volunteers experience to the NHS. Globalization and Health. [Internet.] 2019;15(31). [Citado el 25 de junio de 2019.] Disponible en: https://doi.org/10.1186/s12992-019-0473-y
| Fecha de recepción: 27 de enero de 2020 | Fecha de aceptación: 31 de mayo de 2020 |
| Editor responsable: Joan Quiles Izquierdo | |



