Mª Eugenia Azpeitia Serón. Especialista en Medicina Familiar y Comunitaria. UAP Valles I CS Salcedo-Comunon. Coordinadora Nacional PACAP
Para contactar
Mª Eugenia Azpeitia Serón. azpeitiaseron@gmail.com
La salud comunitaria es la expresión colectiva de la salud de los individuos y grupos en una comunidad definida, determinada por la interacción entre las características de los individuos, las familias, el medio social, cultural y ambiental, así como por los servicios de salud y la influencia de factores sociales, políticos y globales1.
Las causas de la salud y el bienestar están fuera del ámbito del sector de la salud y tienen una génesis económica y social. Aunque muchos sectores ya contribuyen a mejorar la salud, todavía hay lagunas importantes. El trabajo en comunidad es una de las herramientas propuestas para avanzar2.
Es necesaria la incorporación de esta perspectiva a los sistemas de salud mediante la puesta en marcha de procesos participativos e intersectoriales en ámbitos geográficos concretos, pues son elementos estratégicos clave para el abordaje de los determinantes de la salud y la disminución de las desigualdades en salud.
Se precisa de la intervención de:
- Administraciones (local, otras administraciones públicas) de las que depende la legislación, la planificación, los recursos y la financiación.
- Ciudadanía, incluidas sus organizaciones sociales (asociaciones y grupos formalmente constituidos y otros actores y líderes sociales). Verdaderos protagonistas del proceso.
- Recursos profesionales y técnicos: personas que se relacionan directa y diariamente con la población y que gestionan servicios, programas y prestaciones (educativas, sociales, sanitarias, económicas, etc.). Aportan elementos técnico-científicos y conocimiento de la realidad en la que se interviene.
El papel de los profesionales sanitarios puede quedar en segunda línea, apoyando actuaciones que impulsen otros agentes de la comunidad, pero su contribución más apropiada puede ser generar o traducir la información sobre por qué es importante una determinada intervención en términos de mejora de salud, detectando las personas que puedan beneficiarse, contribuyendo al diseño y a la evaluación de las actividades comunitarias y procurando no incrementar las desigualdades en salud de la comunidad, sino disminuirlas.
Somos un programa que estimula, apoya y promueve las actividades comunitarias en el ámbito de la Atención Primaria de Salud, a la vez que avanza en el terreno del conocimiento de los instrumentos y la metodología del trabajo comunitario. Una de nuestras funciones es promover la mejor formación de los profesionales para la atención comunitaria.
En este contexto, desde 1999 se vienen celebrando, con una periodicidad anual, los Encuentros PACAP, jornadas de trabajo de ámbito nacional en las que se tratan temas monográficos de interés, con el objetivo de generar conocimiento y establecer consenso sobre cuestiones tanto teóricas como prácticas relacionadas con la intervención y la participación comunitaria en salud.
Sabemos que una de las principales barreras y limitaciones para la atención comunitaria son las deficiencias formativas para su correcto desarrollo, lo que en ocasiones provoca intervenciones sin el imprescindible rigor metodológico, haciéndolas ineficaces y generando frustración entre los profesionales. La formación continuada y, muy prioritariamente, la formación posgrado en el programa de formación de Medicina Familiar es uno de los grandes retos del futuro inmediato y será determinante para el desarrollo de la atención comunitaria a corto plazo. La formación no ha de ir dirigida solo a la adquisición de conocimientos y habilidades, sino que es fundamental generar también actitudes favorecedoras3.
Así pues, necesitamos profundizar la formación de las personas que trabajan en el ámbito de la salud (en el entorno sanitario y en el entorno no sanitario) en los aspectos de los determinantes sociales de salud, la promoción de la salud y la salud comunitaria para favorecer una actuación multisectorial, potenciando una reorientación de los modelos actuales asistenciales hacia estrategias de salud comunitaria, menos medicalizadoras, más sostenibles, donde se articule de forma natural la participación comunitaria en salud y la educación de la población en procesos de autorresponsabilidad y autonomía, necesarios para la transparencia y el desarrollo de modelos democráticos.
El tema central del XVI Encuentro del PACAP fue la formación para la acción en salud; quisimos discutir sobre cómo realizar la formación para participar en la acción en salud y desarrollar la salud comunitaria en el entorno actual.
Se creó un espacio de debate para discutir cuáles deben ser las líneas maestras de la formación de los profesionales de la salud en su etapa de grado, en la formación especializada y a lo largo de toda la carrera profesional. Para sacar el máximo partido al tiempo y permitir la participación de aquellas personas que no pudieron acudir al mismo, se habilitó un espacio previo de discusión inspirado en la metodología de los Seminarios de Innovación en Atención Primaria que coordina Juan Gérvas desde hace 10 años. Se estructuró debate en torno a los tres pilares de la acción educativa: el «saber» (conocimientos), el «ser» (actitudes) y el «hacer» (habilidades). Sobre cada uno de estos elementos se encargó a personas expertas en formación en salud comunitaria un documento inicial que sirvió como punto de partida para el mismo.
Las conclusiones de estos debates están desarrolladas a lo largo de este monográfico y creo que nos pueden servir de punto de partida para la elaboración de talleres que aporten las aptitudes y herramientas necesarias para dinamizar los procesos participativos que impulsen la salud comunitaria.
Introducir y desarrollar nuevas actuaciones supondrá dejar de hacer cosas porque los recursos son finitos. Priorizar comporta limitar o suprimir algunas intervenciones, para sustituirlas por otras más pertinentes y apropiadas, más eficientes y equitativas, ya sea la prevención de la yatrogenia o la contribución a un entorno social más apropiado para la promoción de la salud. La viabilidad del Sistema Nacional de Salud puede beneficiarse de una mejora de la eficiencia y de la reducción del gasto innecesario4,5.
- Desarrollar metodologías ágiles para la evaluación o la revisión de la evidencia científica de las actuaciones comunitarias en salud incluidas en las diferentes redes.
- Reconocer que la participación activa de los profesionales en los procesos de salud comunitaria sea adecuada a las necesidades y forme parte como actividad regular de sus agendas de trabajo y que no se trate de acciones erráticas y voluntaristas.
- Necesitamos formar a los profesionales para ello y potenciar la alfabetización en determinantes de la salud y aspectos relacionados con la salud comunitaria.
- Generar espacios comunes para las diferentes redes que están funcionando en nuestro país, construyendo una metodología común para la presentación y la difusión de las actuaciones6.
El Departamento de Salud del Gobierno Vasco y de Osakidetza, a través de un grupo de trabajo, en el cual participo, está fomentando la incorporación del abordaje comunitario de la salud en sus organizaciones de servicios. Por este motivo, se está desarrollando un documento partiendo de la realidad de ambas instituciones. Sin embargo, entendemos que podría ser de utilidad para todos aquellos agentes comunitarios que decidieran incorporar esta perspectiva a sus actividades habituales. La metodología de trabajo se basa en el desarrollo de un trabajo en red a nivel local, creando redes locales de salud (RLS). El trabajo en red consiste en crear alianzas para establecer objetivos compartidos y actuar cooperativamente para alcanzarlos. Así mismo, al trabajar en red se crean sinergias entre los distintos agentes locales y los recursos son mejor aprovechados, lo que contribuye a largo plazo a disminuir las desigualdades en salud, un cambio social importante.
Estas Redes Locales de Salud se crean gracias a la participación activa de la ciudadanía y de los recursos profesionales y técnicos mediante foros de participación locales. Este modelo de trabajo permite analizar los problemas a la luz de ópticas distintas y así obtener un mejor diagnóstico y unas mejores y más eficientes soluciones. Igualmente permite situar la política y las acciones de salud en el escenario más cercano a la población.
Este esquema queda reflejado en la siguiente figura 1:
| Figura 1. Metodología de trabajo para la creación de una RLS |
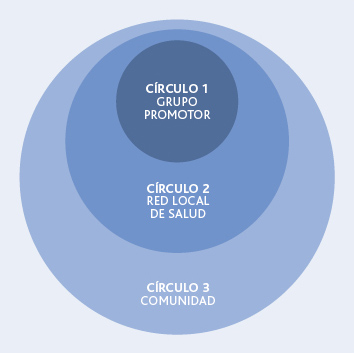 |
| Fuente: Grupo de Trabajo de Salud Comunitaria del Gobierno Vasco (2015). |
- Círculo 1: grupo de personas, restringido en número, que garantice la voluntad de llevar adelante el proceso y de asegurar el trabajo mínimo inicial para ponerlo en marcha y darle continuidad. Este grupo se dirige al conjunto de la comunidad y trata de hacer posible que todo el mundo tenga la posibilidad de participar en el proyecto. En nuestro caso, el grupo promotor es: Osakidetza y Salud Pública.
- Círculo 2: grupo de personas que pueden o quieren contribuir parcial o puntualmente al proyecto decidiendo libre y autónomamente el grado de su implicación/participación. En nuestro caso, la RLS la formarían el grupo promotor, el Ayuntamiento y los agentes comunitarios.
Si no hubiese grupo promotor, su participación puntual o parcial, no podría realizarse. Sin embargo, existiendo este núcleo, su colaboración resulta muy importante y de hecho permite el desarrollo del proceso. - Círculo 3: grupo de personas que no quieren o no pueden participar (los motivos no interesan). Es el círculo informativo, personas que únicamente recibirán información de lo que se vaya haciendo durante el proceso. En nuestro caso, se trata de toda la comunidad.
Bibliografía
- Gofin J, Gofin R. Essentials of global community health. Sudbury (MA): Jones and Bartlett learning; 2010.
- Declaración de Adelaida sobre la Salud en todas las políticas. OMS. Gobierno de Australia Meridional: Adelaida; 2010.
- Soler Torroja M. Atención comunitaria y promoción de salud: la atención primaria en una encrucijada. Revista clínica electrónica en Atención Primaria. [Internet.] 2005;36:355-7. [Consultado el 20 de abril de 2015.] Disponible en: http://www.fbjoseplaporte.org/rceap/index.php
- Ruiz-Giménez J, Benito L, García Berral M, Muñoz Castro C, Ortego Alonso M, Pérez Alonso E, et al. Escuelas comunitarias de promoción de la salud. Comunidad. [Internet.] 2004;7:45-56. [Consultado el 18 de marzo de 2011.] Disponible en: http://goo.gl/4rHZu
- Vos T, Barendregt J, Mihalopoulos C, Veerman L, Magnus A, Cobiac L, et al. Assessing cost-effectiveness in prevention. [Internet.] 2010. [Consultado el 18 de marzo de 2011.] Disponible en: http://goo.gl/XJf4t
- Cofiño R, Pasarin MI, Segura A. ¿Cómo abordar la dimensión colectiva de la salud de las personas? Informe SESPAS 2012. Gaceta Sanitaria. 2012;26(S):88-93.



